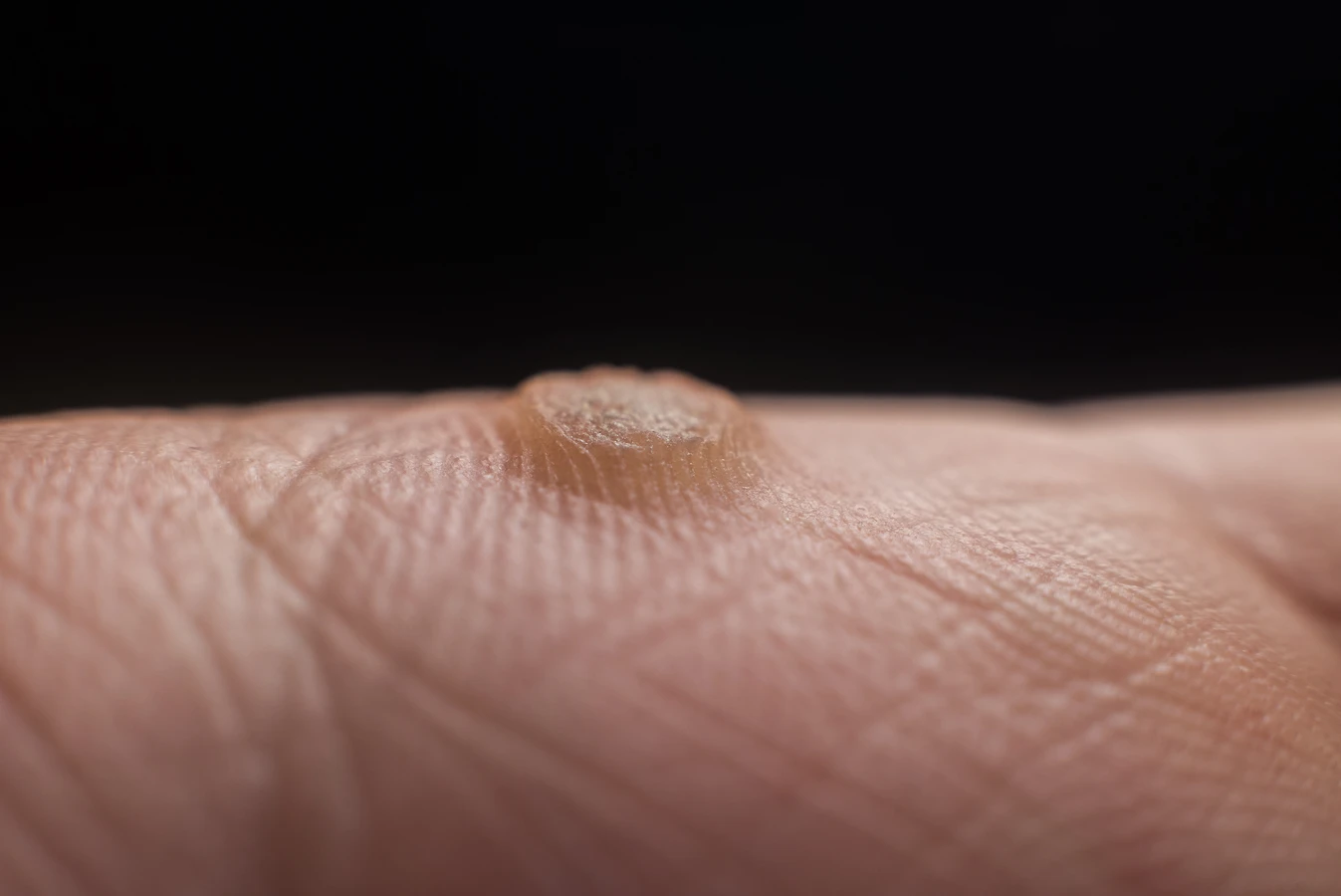
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te nieestetyczne narośla mogą pojawić się na różnych częściach ciała, sprawiając dyskomfort i budząc niepokój. Zrozumienie mechanizmu ich powstawania jest kluczowe do zapobiegania oraz skutecznego leczenia. Wirus HPV, odpowiedzialny za rozwój kurzajek, jest bardzo rozpowszechniony i istnieje w ponad stu odmianach. Niektóre z nich atakują skórę, prowadząc do powstania brodawek, podczas gdy inne mogą wpływać na błony śluzowe i potencjalnie zwiększać ryzyko rozwoju nowotworów, choć to rzadka konsekwencja w przypadku typowych kurzajek skórnych.
Przenoszenie wirusa HPV odbywa się głównie poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, na których wirus się znajduje. Powierzchnie takie jak podłogi w publicznych miejscach kąpielowych (baseny, prysznice), siłownie, a także wspólne ręczniki czy obuwie, mogą stanowić źródło infekcji. Szczególnie narażone są miejsca, gdzie skóra jest wilgotna i ciepła, co sprzyja namnażaniu się wirusa. Uszkodzenia naskórka, nawet te niewielkie, jak zadrapania czy otarcia, ułatwiają wirusowi wniknięcie do organizmu i rozpoczęcie procesu tworzenia brodawki.
Układ odpornościowy odgrywa fundamentalną rolę w walce z wirusem HPV. U większości osób, silny system immunologiczny jest w stanie skutecznie zwalczyć infekcję, zanim pojawi się widoczna kurzajka, lub ograniczyć jej rozwój. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub po prostu w wyniku przemęczenia, wirus może łatwiej się namnażać i prowadzić do powstania licznych i trudnych do usunięcia brodawek. Dzieci, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na infekcje HPV.
Główne czynniki sprzyjające powstawaniu kurzajek na skórze
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zarażenia się wirusem HPV i w konsekwencji rozwoju kurzajek. Jednym z kluczowych aspektów jest stan skóry. Nawet drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy przesuszenie, stwarzają otwartą drogę dla wirusa do wniknięcia w głąb skóry. Dlatego osoby pracujące fizycznie, zmagające się z problemami dermatologicznymi jak egzema czy łuszczyca, czy po prostu mające suchą skórę, są bardziej narażone. Skóra stanowi naturalną barierę ochronną, a jej naruszenie osłabia tę obronę.
Wilgotne środowisko jest kolejnym istotnym czynnikiem sprzyjającym rozwojowi kurzajek. Miejsca takie jak baseny, sauny, łaźnie publiczne, a nawet łazienki w naszych domach, jeśli nie są odpowiednio wentylowane i utrzymywane w czystości, mogą być siedliskiem wirusa HPV. Woda i ciepło tworzą idealne warunki do przeżycia i namnażania się wirusa na powierzchniach. Noszenie nieoddychającego obuwia, szczególnie syntetycznego, może prowadzić do nadmiernego pocenia się stóp, co również sprzyja powstawaniu brodawek na stopach, potocznie zwanych kurzajkami podeszwowymi.
Osłabiony układ odpornościowy to fundamentalny powód, dla którego wirus HPV może przejąć kontrolę nad organizmem. Osoby z obniżoną odpornością, na przykład z powodu chorób takich jak HIV/AIDS, cukrzyca, czy osoby po przeszczepach narządów, które muszą przyjmować leki immunosupresyjne, są bardziej podatne na infekcje wirusowe, w tym HPV. Również osoby starsze, których układ odpornościowy z wiekiem naturalnie słabnie, mogą być bardziej podatne. Nawet krótkotrwałe osłabienie organizmu, spowodowane stresem, przemęczeniem, brakiem snu czy niedoborem witamin, może otworzyć drogę dla wirusa.
Narażenie na wirusa HPV i drogi jego transmisji
Wirus brodawczaka ludzkiego (HPV) jest niezwykle powszechny i przenosi się głównie poprzez bezpośredni kontakt skóra do skóry. Oznacza to, że dotknięcie kurzajki u osoby zakażonej, nawet jeśli jest to dotknięcie przypadkowe, może prowadzić do przeniesienia wirusa. Wirus może również przetrwać na różnych powierzchniach, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego miejsca takie jak szatnie, prysznice publiczne, baseny, siłownie, a nawet wspólne ręczniki czy obuwie, stanowią potencjalne źródła infekcji. Dzieci, ze względu na ich naturalną ciekawość i skłonność do eksplorowania świata poprzez dotyk, są szczególnie narażone na kontakt z wirusem w tych miejscach.
Ważnym aspektem transmisji jest również możliwość samoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną u tej samej osoby. Drapanie lub skubanie istniejącej kurzajki może spowodować rozprzestrzenienie się wirusa na inne obszary skóry. Na przykład, drapanie brodawki na ręce może prowadzić do pojawienia się nowych kurzajek na tej samej ręce, a nawet na innych częściach ciała, jeśli dotkniemy ich zakażonymi palcami. Podobnie, jeśli ktoś ma kurzajkę na stopie i chodzi boso po domu, może przenieść wirusa na inne powierzchnie, co z kolei może doprowadzić do infekcji innych domowników.
Czynniki środowiskowe odgrywają znaczącą rolę w rozprzestrzenianiu się wirusa HPV. Wilgotne i ciepłe środowiska, takie jak wspomniane już baseny i prysznice, są idealnymi warunkami dla wirusa do przetrwania i namnażania się. Wirus może żyć na śliskich powierzchniach, takich jak kafelki czy drewniane ławki, przez pewien czas. Dlatego zaleca się noszenie obuwia ochronnego w takich miejscach. Dodatkowo, uszkodzona skóra, na przykład przez drobne skaleczenia, zadrapania czy otarcia, jest bardziej podatna na infekcję. Wirus potrzebuje „wejścia” do organizmu, a każda przerwa w ciągłości naskórka stanowi taką możliwość.
Rola układu odpornościowego w zwalczaniu wirusa brodawczaka ludzkiego
Układ odpornościowy stanowi naszą pierwszą linię obrony przed szeroką gamą patogenów, w tym przed wirusem brodawczaka ludzkiego (HPV), który jest odpowiedzialny za powstawanie kurzajek. Po zainfekowaniu komórek skóry wirusem HPV, organizm uruchamia złożony mechanizm obronny. Komórki układu immunologicznego, takie jak limfocyty T i makrofagi, rozpoznają wirusa jako obcego intruza i rozpoczynają jego eliminację. W idealnych warunkach, system odpornościowy jest w stanie skutecznie zwalczyć infekcję, zanim brodawka stanie się widoczna, lub ograniczyć jej rozmiar i liczbę.
Jednak skuteczność układu odpornościowego może być różna u poszczególnych osób i może ulegać zmianom w zależności od wielu czynników. Osoby z osłabionym systemem immunologicznym, na przykład z powodu chorób przewlekłych (jak cukrzyca, HIV), przyjmowania leków immunosupresyjnych (po przeszczepach, w leczeniu chorób autoimmunologicznych) lub w okresach silnego stresu i przemęczenia, są bardziej podatne na rozwój kurzajek. W takich przypadkach, wirus HPV może łatwiej namnażać się w komórkach skóry, prowadząc do powstania licznych i trudniejszych do leczenia brodawek. Dzieci, których układ odpornościowy wciąż się kształtuje, również bywają bardziej podatne na infekcje HPV.
Warto podkreślić, że nawet po skutecznym usunięciu kurzajki, wirus HPV może nadal pozostawać w organizmie w formie utajonej. Układ odpornościowy jest wówczas w stanie kontrolować jego obecność, zapobiegając nawrotom. Jednak w przypadku ponownego osłabienia odporności, wirus może reaktywować się i doprowadzić do ponownego pojawienia się brodawek. Dlatego, oprócz metod leczenia, kluczowe jest dbanie o ogólną kondycję organizmu i wspieranie prawidłowego funkcjonowania układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i unikanie stresu.
Rodzaje kurzajek i miejsca ich występowania na ciele
Kurzajki, choć wszystkie wywołane są przez wirusy HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co jest związane z typem wirusa oraz specyfiką danej okolicy skóry. Najczęściej spotykane są brodawki zwykłe, które zwykle pojawiają się na dłoniach, palcach i stopach. Mają szorstką, nierówną powierzchnię i mogą być pojedyncze lub występować w grupach. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być szczególnie bolesne ze względu na nacisk podczas chodzenia i często mają wrośnięty charakter, z widocznymi czarnymi punkcikami na powierzchni.
Innym rodzajem są brodawki płaskie, które zazwyczaj pojawiają się na twarzy, szyi, przedramionach i dłoniach. Mają gładką powierzchnię, są lekko uniesione ponad skórę i mają żółtawy lub brązowawy odcień. Mogą być liczne i występować wzdłuż linii zadrapań, co sugeruje mechanizm samoinokulacji. Brodawki nitkowate charakteryzują się wydłużonym, nitkowatym kształtem i najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu. Są one zazwyczaj miękkie i łatwo je usunąć.
Szczególną kategorię stanowią brodawki narządów płciowych (kłykciny kończyste), które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Chociaż są one również wywoływane przez HPV, dotyczą innych typów wirusa i lokalizują się w okolicach intymnych. Ważne jest rozróżnienie między tymi typami kurzajek, ponieważ ich leczenie może się różnić, a niektóre typy HPV związane z brodawkami płciowymi mogą zwiększać ryzyko rozwoju nowotworów. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze zaleca się konsultację z lekarzem.
Profilaktyka i zapobieganie rozprzestrzenianiu się kurzajek
Zapobieganie powstawaniu i rozprzestrzenianiu się kurzajek opiera się przede wszystkim na higienie osobistej oraz unikaniu sytuacji sprzyjających transmisji wirusa HPV. Kluczowe jest unikanie bezpośredniego kontaktu z brodawkami innych osób oraz z powierzchniami, na których wirus może się znajdować. W miejscach publicznych, takich jak baseny, sauny czy siłownie, zawsze należy nosić odpowiednie obuwie ochronne, na przykład klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi podłogami.
Dbanie o stan skóry jest również niezwykle ważne. Należy unikać skaleczeń, otarć i zadrapań. W przypadku drobnych ran, należy je niezwłocznie oczyścić i zabezpieczyć plastrem. Regularne nawilżanie skóry, szczególnie dłoni i stóp, może pomóc w utrzymaniu jej w dobrej kondycji i zapobiec pękaniu naskórka, co ułatwia wirusowi wniknięcie. Osoby z tendencją do nadmiernego pocenia się powinny wybierać przewiewne obuwie i stosować specjalne preparaty antyperspiracyjne.
Dla osób, które mają tendencję do częstego pojawiania się kurzajek lub dla tych, którzy chcą się przed nimi chronić, dostępne są również szczepienia przeciwko niektórym typom wirusa HPV. Szczepienia te są szczególnie zalecane młodym osobom, które jeszcze nie rozpoczęły aktywności seksualnej, ale mogą być również rozważane przez starsze grupy wiekowe. Warto pamiętać, że szczepionka nie chroni przed wszystkimi typami wirusa HPV i nie jest metodą leczenia istniejących infekcji, ale stanowi skuteczną profilaktykę przeciwko najbardziej niebezpiecznym typom wirusa, które mogą prowadzić do nowotworów, a także przeciwko typom wywołującym brodawki płciowe i niektóre brodawki skórne.
Skuteczne metody leczenia dostępnych na kurzajki w domu
Istnieje wiele domowych sposobów, które mogą pomóc w leczeniu kurzajek, choć ich skuteczność może być różna i zależy od indywidualnej reakcji organizmu oraz od wielkości i lokalizacji brodawki. Jedną z popularnych metod jest stosowanie kwasu salicylowego. Preparaty zawierające kwas salicylowy, dostępne w aptekach bez recepty w formie płynów, żeli czy plastrów, działają złuszczająco, stopniowo usuwając warstwy brodawki. Przed zastosowaniem preparatu, skórę wokół kurzajki warto zabezpieczyć wazeliną, aby uniknąć podrażnień.
Inną metodą, często stosowaną w medycynie ludowej, jest przykładanie do brodawki ziół lub octu. Niektóre zioła, takie jak np. glistnik jaskółcze ziele, zawierają substancje o działaniu wirusobójczym i keratolitycznym, które mogą pomóc w usuwaniu brodawek. Sok z glistnika należy stosować ostrożnie, ponieważ może podrażniać zdrową skórę. Podobnie, stosowanie octu, na przykład poprzez nasączenie nim wacika i przyłożenie do kurzajki na noc, może pomóc w jej wysuszeniu i usunięciu. Należy jednak pamiętać o ostrożności, aby nie uszkodzić otaczającej skóry.
Niezależnie od wybranej metody, leczenie kurzajek w domu wymaga cierpliwości i systematyczności. Zazwyczaj proces ten trwa od kilku tygodni do kilku miesięcy. Ważne jest, aby nie przerywać leczenia, nawet jeśli brodawka zaczyna znikać, ponieważ wirus może nadal być obecny w skórze. Jeśli domowe metody nie przynoszą rezultatów lub kurzajka jest duża, bolesna, krwawi lub szybko się rozprzestrzenia, zaleca się konsultację z lekarzem lub dermatologiem, który może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia, laseroterapia czy elektrokoagulacja.
Kiedy należy zgłosić się do lekarza w celu usunięcia kurzajek
Chociaż wiele kurzajek można skutecznie leczyć w domu, istnieją pewne sytuacje, w których wizyta u lekarza, a w szczególności u dermatologa, jest absolutnie wskazana. Przede wszystkim, jeśli kurzajka jest umiejscowiona na twarzy, w okolicy narządów płciowych lub w innym miejscu, gdzie jej obecność jest szczególnie uciążliwa, bolesna lub estetycznie nieakceptowalna, warto zasięgnąć profesjonalnej porady. Lekarz może zaproponować metody, które są szybsze i bardziej skuteczne niż domowe sposoby.
Szczególną ostrożność należy zachować, gdy kurzajka zmienia wygląd. Jeśli zaczyna krwawić, swędzieć, zmienia kolor, kształt lub rozmiar, może to być sygnał, że mamy do czynienia z czymś więcej niż tylko zwykłą brodawką. W rzadkich przypadkach, niektóre typy wirusa HPV mogą prowadzić do rozwoju zmian nowotworowych, dlatego wszelkie niepokojące zmiany skórne wymagają pilnej konsultacji lekarskiej. Dotyczy to szczególnie osób z osłabionym układem odpornościowym, które są bardziej narażone na rozwój nietypowych zmian.
Jeśli domowe metody leczenia okazują się nieskuteczne, a kurzajka utrzymuje się przez kilka miesięcy lub wręcz przeciwnie, szybko się rozprzestrzenia, należy udać się do specjalisty. Lekarz może zastosować bardziej zaawansowane techniki, takie jak krioterapia (zamrażanie brodawki ciekłym azotem), elektrokoagulacja (wypalanie) lub laseroterapia. W niektórych przypadkach może być konieczne chirurgiczne usunięcie kurzajki. Ponadto, lekarz może zalecić leczenie wspomagające, mające na celu wzmocnienie układu odpornościowego, co może zapobiec nawrotom choroby.