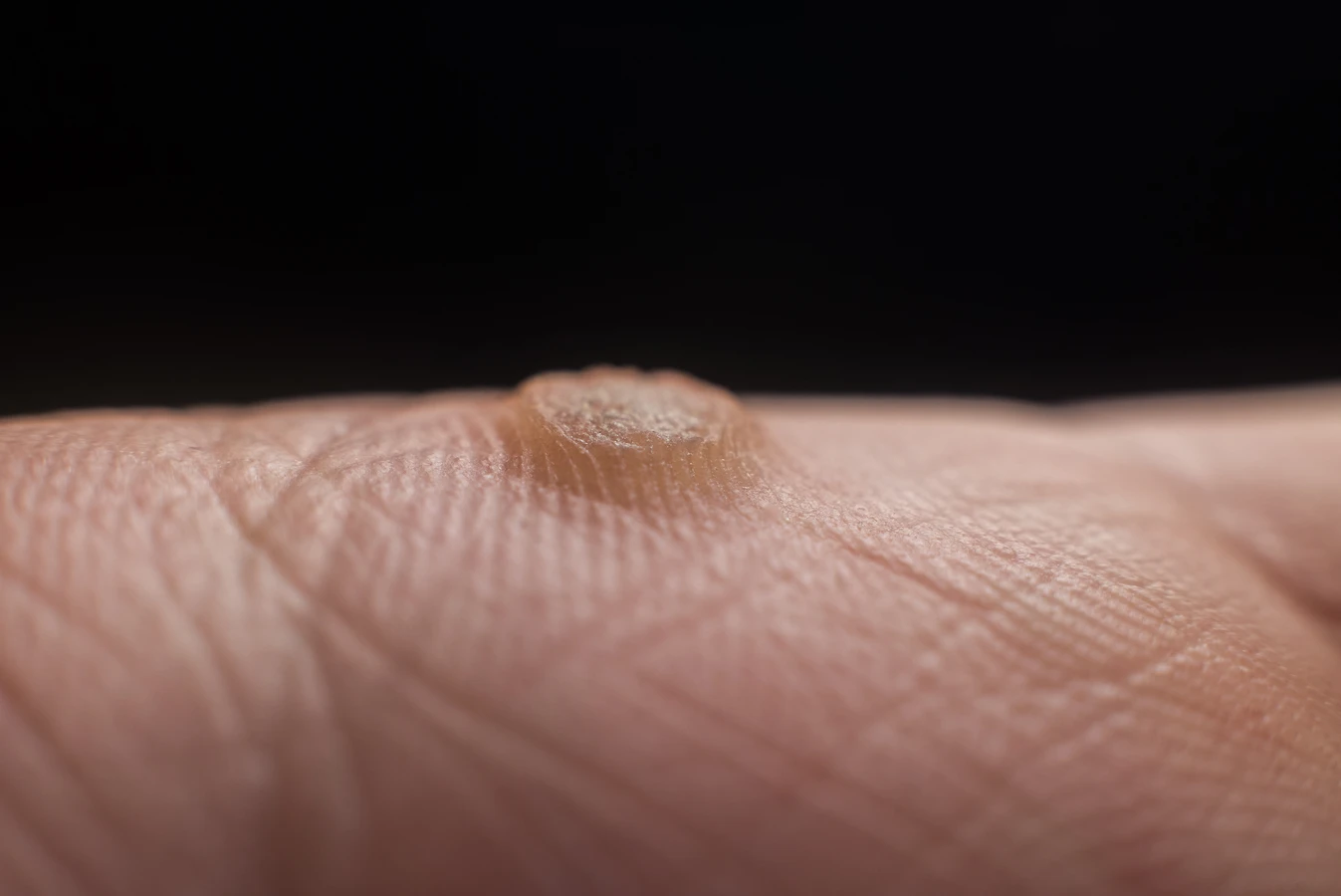
Kurzajki, znane również jako brodawki, to częste i zazwyczaj niegroźne zmiany skórne, które mogą pojawić się niemal w każdym miejscu na ciele. Choć ich obecność bywa uciążliwa i może stanowić problem estetyczny, zrozumienie mechanizmu ich powstawania jest kluczowe do zapobiegania i skutecznego leczenia. Głównym sprawcą tych niechcianych narośli są wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirus HPV to ogromna grupa patogenów, licząca ponad sto typów, z których każdy ma tendencję do atakowania określonych obszarów skóry lub błon śluzowych. Niektóre typy wirusa HPV są odpowiedzialne za powstawanie kurzajek na dłoniach i stopach, inne mogą prowadzić do rozwoju brodawek płciowych, a jeszcze inne – choć rzadziej – są powiązane z rozwojem nowotworów. Kluczowe jest zrozumienie, że kurzajka sama w sobie nie jest chorobą, lecz objawem infekcji wirusowej.
Wirus HPV jest niezwykle powszechny w środowisku i może przetrwać na różnych powierzchniach. Zakażenie zazwyczaj następuje poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez pośredni kontakt z przedmiotami, na których wirus się znajduje, takimi jak ręczniki, obuwie czy sprzęt sportowy. Miejsca publiczne, takie jak baseny, siłownie, szatnie czy sauny, stanowią szczególnie sprzyjające środowisko do przenoszenia wirusa ze względu na wilgotne warunki i dużą liczbę użytkowników.
Objawy infekcji HPV mogą pojawić się po pewnym czasie od kontaktu z wirusem, a okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. Sama kurzajka może przybierać różne formy w zależności od lokalizacji i typu wirusa. Najczęściej są to niewielkie, szorstkie narośla o nieregularnej powierzchni, czasem z widocznymi czarnymi punkcikami, które są zakrzepniętymi naczyniami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach, powodując dyskomfort, ból, a nawet problemy z chodzeniem w przypadku brodawek na stopach.
Kiedy wirus HPV atakuje skórę i powoduje kurzajki
Głównym motorem napędowym powstawania kurzajek jest kontakt z wirusem brodawczaka ludzkiego (HPV). Ten wszechobecny patogen przenosi się głównie przez bezpośredni kontakt skórny, ale także przez pośrednie dotykanie zakażonych powierzchni. Kiedy wirus dostanie się do organizmu, zazwyczaj przez drobne skaleczenia, otarcia lub pęknięcia skóry, wnika w komórki naskórka, gdzie zaczyna się namnażać. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być bardzo zmienny i wynosić od kilku tygodni do nawet kilku miesięcy.
Różne typy wirusa HPV mają tendencję do atakowania różnych obszarów ciała. Niektóre z nich preferują skórę dłoni i palców, prowadząc do powstania typowych brodawek, często nazywanych kurzajkami. Inne typy skupiają się na stopach, powodując tzw. brodawki podeszwowe, które mogą być bolesne i utrudniać chodzenie ze względu na nacisk wywierany przez podłoże. Jeszcze inne typy wirusa mogą być odpowiedzialne za brodawki na twarzy, szyi czy narządach płciowych, choć te ostatnie często wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U osób z silną odpornością organizm może samodzielnie zwalczyć wirusa, co prowadzi do samoistnego zaniku kurzajek. Niestety, u niektórych osób, zwłaszcza u tych z osłabionym systemem immunologicznym (np. osoby starsze, dzieci, osoby chore na AIDS, przyjmujące leki immunosupresyjne), wirus może łatwiej się namnażać i prowadzić do powstawania licznych, trudnych do leczenia brodawek. Warto pamiętać, że nawet po wyleczeniu kurzajki, wirus może pozostać w organizmie w stanie uśpienia, co stwarza ryzyko nawrotów w przyszłości.
Czynniki sprzyjające zakażeniu HPV i rozwojowi kurzajek obejmują:
- Osłabiony układ odpornościowy.
- Częste mikrourazy skóry, np. podczas golenia, zadzierania skórek.
- Długotrwałe narażenie na wilgoć (np. w basenach, saunach, podczas pracy w wodzie).
- Chodzenie boso w miejscach publicznych, takich jak baseny czy siłownie.
- Kontakt z osobą zakażoną.
- Obgryzanie paznokci lub skórek wokół paznokci.
Jak można się zarazić kurzajkami od innych osób
Zakażenie wirusem HPV, który jest przyczyną kurzajek, jest procesem dynamicznym i często niezauważalnym. Kluczowe znaczenie ma tutaj bezpośredni kontakt fizyczny. Gdy skóra osoby zdrowej zetknie się ze skórą osoby zakażonej, wirus ma możliwość przedostania się do organizmu, zwłaszcza jeśli na skórze znajdują się niewielkie uszkodzenia, takie jak skaleczenia, otarcia czy zadrapania. Nawet mikroskopijne przerwania ciągłości naskórka stają się bramą dla wirusa.
Równie częstym, a często niedocenianym sposobem transmisji, jest kontakt pośredni. Wirus HPV jest niezwykle odporny i potrafi przetrwać na różnych powierzchniach, które mają styczność z zakażoną skórą. Mowa tu przede wszystkim o przedmiotach osobistego użytku, takich jak ręczniki, maszynki do golenia, obuwie czy nawet klamki i poręcze w miejscach publicznych. Wilgotne i ciepłe środowisko, charakterystyczne dla miejsc takich jak baseny, sauny, siłownie czy szatnie, sprzyja przeżywalności wirusa poza organizmem żywiciela, co zwiększa ryzyko zakażenia.
Szczególną grupę ryzyka stanowią dzieci, które często nieświadomie przenoszą wirusa, bawiąc się i dotykając różnych powierzchni. Ich delikatna skóra jest również bardziej podatna na uszkodzenia, co ułatwia wirusowi wniknięcie. W przypadku brodawek na stopach, tzw. kurzajek podeszwowych, łatwo dochodzi do zakażenia podczas chodzenia boso po podłogach w miejscach publicznych, gdzie wirus może się namnażać. Należy też wspomnieć o możliwości przenoszenia wirusa z jednej części ciała na inną u tej samej osoby, np. poprzez drapanie istniejącej kurzajki i dotykanie następnie innej partii skóry.
Ważne jest, aby pamiętać, że osoba zarażona wirusem HPV nie zawsze musi mieć widoczne kurzajki. Wirus może być obecny w organizmie i wydalany, stanowiąc potencjalne źródło zakażenia dla innych, nawet jeśli brodawki nie są jeszcze widoczne lub już zostały usunięte. Dlatego też, nawet po wyleczeniu, należy zachować ostrożność i stosować zasady higieny, aby zapobiec ponownemu zakażeniu lub przeniesieniu wirusa na inne osoby.
Jakie czynniki osłabiają odporność na kurzajki
Siła układu odpornościowego jest kluczowym czynnikiem decydującym o tym, czy organizm jest w stanie skutecznie zwalczyć wirusa HPV, czy też ulegnie infekcji prowadzącej do powstania kurzajek. Istnieje szereg czynników, które mogą osłabiać naszą naturalną obronę immunologiczną, czyniąc nas bardziej podatnymi na zakażenie wirusem brodawczaka ludzkiego. Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków w celu wzmocnienia odporności i zmniejszenia ryzyka pojawienia się niechcianych narośli.
Jednym z najczęstszych powodów obniżonej odporności jest przewlekły stres. Długotrwałe napięcie psychiczne i fizyczne prowadzi do nadmiernego wydzielania kortyzolu, hormonu stresu, który ma działanie immunosupresyjne. Oznacza to, że kortyzol może hamować aktywność komórek odpornościowych, takich jak limfocyty T, które są odpowiedzialne za rozpoznawanie i niszczenie wirusów. W efekcie organizm staje się mniej skuteczny w walce z infekcjami, w tym z wirusem HPV.
Niewłaściwa dieta, uboga w niezbędne witaminy i minerały, również znacząco wpływa na funkcjonowanie układu odpornościowego. Szczególnie ważne dla odporności są witaminy C i D, cynk oraz selen. Niedobory tych składników mogą prowadzić do osłabienia mechanizmów obronnych organizmu. Przetworzona żywność, nadmiar cukru i tłuszczów nasyconych mogą również negatywnie wpływać na pracę układu immunologicznego.
Brak wystarczającej ilości snu jest kolejnym czynnikiem, który może prowadzić do obniżenia odporności. Podczas snu organizm regeneruje się i produkuje cytokiny – białka, które pomagają zwalczać stany zapalne i infekcje. Niedobór snu zakłóca ten proces, osłabiając zdolność organizmu do obrony przed patogenami. Podobnie jest z brakiem regularnej aktywności fizycznej; umiarkowany wysiłek fizyczny wspiera układ odpornościowy, podczas gdy jego brak może prowadzić do jego osłabienia.
Istnieją również pewne grupy osób, które są naturalnie bardziej narażone na problemy z odpornością i tym samym na infekcje HPV:
- Osoby z chorobami przewlekłymi, takimi jak cukrzyca czy choroby autoimmunologiczne.
- Osoby przyjmujące leki immunosupresyjne po przeszczepach narządów.
- Osoby zakażone wirusem HIV.
- Osoby starsze i małe dzieci, których układ odpornościowy nie jest w pełni rozwinięty lub zaczyna słabnąć.
- Osoby z niedoborami żywieniowymi.
Wzmocnienie odporności poprzez zdrowy styl życia, odpowiednią dietę, zarządzanie stresem i wystarczającą ilość snu jest kluczowe w profilaktyce kurzajek i ogólnego stanu zdrowia.
Jak odróżnić kurzajkę od innych zmian skórnych
Kurzajka, czyli brodawka wirusowa, może czasem przypominać inne zmiany skórne, co może prowadzić do błędnej diagnozy i nieodpowiedniego leczenia. Zrozumienie charakterystycznych cech kurzajki jest kluczowe dla właściwego rozpoznania. Przede wszystkim, kurzajki mają zazwyczaj szorstką, nierówną powierzchnię, która przypomina kalafior. Mogą być pojedyncze lub występować w skupiskach, tworząc większe obszary. Często widoczne są na nich drobne, czarne punkciki, które w rzeczywistości są zakrzepniętymi naczyniami krwionośnymi – charakterystyczny objaw świadczący o wirusowym pochodzeniu zmiany.
W odróżnieniu od kurzajek, zwykłe pieprzyki (znamiona barwnikowe) są zazwyczaj gładkie, symetryczne i jednolicie zabarwione. Ich brzegi są wyraźnie zarysowane. Chociaż znamiona mogą ewoluować i zmieniać swój wygląd, rzadko kiedy przybierają szorstką, kalafiorowatą formę. W przypadku jakichkolwiek wątpliwości co do wyglądu znamienia, zawsze należy skonsultować się z lekarzem dermatologiem, ponieważ niektóre znamiona mogą przekształcić się w czerniaka – groźnego raka skóry.
Inną zmianą skórną, którą można pomylić z kurzajką, jest odcisk. Odciski powstają zazwyczaj w miejscach narażonych na ucisk i tarcie, najczęściej na stopach. Mają twardą, zrogowaciałą warstwę, która tworzy się w odpowiedzi na nacisk. W przeciwieństwie do kurzajek, odciski zazwyczaj nie mają czarnych punkcików i mogą być bardziej bolesne przy nacisku. Twarda warstwa odcisku często jest półprzezroczysta, a pod nią można dostrzec warstwy zrogowaciałego naskórka.
Pęcherze, choć zazwyczaj są wynikiem urazu, oparzenia lub reakcji alergicznej, również mogą być mylone z kurzajkami, zwłaszcza w początkowej fazie. Pęcherze są wypełnione płynem, mają gładką powierzchnię i zazwyczaj pojawiają się nagle. Ich bolesność jest często intensywna. Warto również wspomnieć o innych rodzajach brodawek, które mogą być spowodowane nie wirusem HPV, a innymi czynnikami, np. brodawki łojotokowe, które mają zazwyczaj tłusty, łuskowaty wygląd i pojawiają się u osób starszych. W przypadku jakichkolwiek wątpliwości co do natury zmiany skórnej, zawsze najbezpieczniej jest zasięgnąć porady lekarza.
Co robić, gdy kurzajki pojawią się na dłoniach i stopach
Gdy na dłoniach i stopach pojawią się kurzajki, pierwszym krokiem powinno być potwierdzenie ich charakteru. Jak wspomniano wcześniej, kurzajki wirusowe mają specyficzną, szorstką powierzchnię i często widoczne czarne punkciki. W przypadku wątpliwości, wizyta u lekarza dermatologa jest wskazana, aby wykluczyć inne, podobne zmiany skórne. Jeśli diagnoza jest pewna, można rozważyć różne metody leczenia, zarówno domowe, jak i te dostępne w gabinecie lekarskim.
W przypadku kurzajek na dłoniach, które są często widoczne i mogą wpływać na pewność siebie, dostępne są preparaty dostępne bez recepty, takie jak plastry z kwasem salicylowym, płyny czy żele zawierające środki keratolityczne. Kwas salicylowy działa złuszczająco, pomagając stopniowo usuwać zrogowaciałą warstwę kurzajki. Wymagają one jednak regularnego stosowania i cierpliwości, ponieważ efekt nie jest natychmiastowy. Ważne jest, aby stosować te preparaty zgodnie z instrukcją, unikając uszkodzenia zdrowej skóry wokół kurzajki.
Kurzajki na stopach, zwane brodawkami podeszwowymi, bywają bardziej problematyczne ze względu na nacisk, jaki wywiera na nie podłoże podczas chodzenia. Mogą być bolesne i utrudniać codzienne funkcjonowanie. Leczenie często polega na mechanicznym usuwaniu zrogowaciałego naskórka i stosowaniu preparatów keratolitycznych. W aptekach dostępne są specjalne plastry na kurzajki podeszwowe, które ułatwiają ich aplikację i utrzymanie preparatu w miejscu. Warto również nosić odpowiednie obuwie, które nie uciska i nie podrażnia zmian.
W sytuacjach, gdy domowe metody leczenia okazują się nieskuteczne, lub gdy kurzajki są duże, liczne lub nawracające, konieczna jest konsultacja lekarska. Dermatolog może zaproponować bardziej zaawansowane metody leczenia:
- Krioterapia: zamrażanie kurzajki ciekłym azotem, co prowadzi do jej zniszczenia.
- Elektrokoagulacja: wypalanie kurzajki prądem elektrycznym.
- Laseroterapia: usuwanie kurzajki za pomocą wiązki lasera.
- Leczenie farmakologiczne: wstrzykiwanie do kurzajki substancji mających na celu zniszczenie wirusa lub pobudzenie układu odpornościowego do walki z infekcją.
Niezależnie od wybranej metody, kluczowe jest zachowanie higieny, unikanie drapania i dzielenia się przedmiotami osobistego użytku, aby zapobiec rozprzestrzenianiu się wirusa.
Sposoby zapobiegania zakażeniom wirusem HPV
Choć wirus HPV jest powszechny i trudny do całkowitego uniknięcia, istnieje wiele skutecznych sposobów, aby znacząco zmniejszyć ryzyko zakażenia i zapobiec pojawieniu się kurzajek. Kluczową rolę odgrywa tutaj świadomość higieny osobistej oraz unikanie sytuacji, które sprzyjają transmisji wirusa. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z toalety publicznej czy podróży, jest podstawową, ale niezwykle ważną zasadą.
Szczególną uwagę należy zwrócić na miejsca publiczne, które są potencjalnymi ogniskami wirusa. W basenach, saunach, siłowniach czy szatniach zawsze należy nosić klapki lub specjalne obuwie ochronne. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko zakażenia, zwłaszcza jeśli na skórze stóp znajdują się mikrouszkodzenia. Po skorzystaniu z takich miejsc, warto dokładnie umyć i osuszyć stopy.
Unikanie dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, maszynki do golenia czy obuwie, jest kolejnym ważnym elementem profilaktyki. Wirus HPV może przetrwać na tych przedmiotach i łatwo przenieść się na kolejną osobę. Warto również dbać o stan skóry, regularnie nawilżając ją i chroniąc przed nadmiernym wysuszeniem i pękaniem, co utrudnia wirusowi wniknięcie do organizmu.
Wzmocnienie naturalnej odporności organizmu jest również kluczowe w zapobieganiu infekcjom wirusowym. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to filary zdrowego stylu życia, które wspierają układ immunologiczny w walce z patogenami. Istnieją również szczepienia przeciwko niektórym typom wirusa HPV, które mogą chronić przed rozwojem brodawek narządów płciowych oraz, w przypadku szczepionek obejmujących szerszy zakres typów wirusa, potencjalnie również przed niektórymi nowotworami wywoływanymi przez HPV.
Dodatkowe wskazówki dotyczące zapobiegania:
- Unikaj obgryzania paznokci i skórek wokół paznokci, które mogą stanowić drogę infekcji.
- Natychmiast po zauważeniu drobnego skaleczenia lub otarcia, zdezynfekuj je i zabezpiecz plastrem.
- Jeśli ktoś w Twoim domu ma kurzajki, zachowaj szczególną ostrożność i unikaj korzystania z tych samych ręczników czy przedmiotów higieny osobistej.
- Regularnie kontroluj stan swojej skóry, zwłaszcza dłoni i stóp, aby wcześnie wykryć ewentualne zmiany.
Pamiętaj, że profilaktyka jest najskuteczniejszą bronią w walce z kurzajkami i innymi infekcjami wirusowymi.
Kiedy warto udać się do lekarza z problemem kurzajek
Chociaż większość kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza dermatologa staje się koniecznością. Pierwszym sygnałem alarmowym powinna być sytuacja, gdy mimo regularnego stosowania domowych metod leczenia, kurzajki nie znikają lub wręcz przeciwnie – powiększają się lub namnażają. Może to świadczyć o oporności wirusa na stosowane preparaty lub o tym, że zmiana nie jest typową kurzajką.
Szczególnie ważne jest skonsultowanie się z lekarzem, gdy kurzajki pojawiają się w nietypowych miejscach lub mają niepokojący wygląd. Chodzi tu zwłaszcza o zmiany zlokalizowane na twarzy, w okolicy narządów płciowych lub w miejscach, które są narażone na ciągłe drażnienie, np. pod paznokciami. W takich przypadkach lekarz może postawić właściwą diagnozę i zaproponować odpowiednie, bezpieczne metody leczenia, które minimalizują ryzyko powikłań, takich jak blizny czy infekcje wtórne.
Konieczna jest również wizyta u specjalisty, gdy kurzajki są bardzo bolesne, krwawią lub wykazują oznaki stanu zapalnego, takie jak zaczerwienienie, obrzęk czy obecność ropy. Takie objawy mogą sugerować wtórną infekcję bakteryjną lub inny, poważniejszy problem. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, chorujące na AIDS lub przyjmujące leki immunosupresyjne, powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek, ponieważ ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji.
Warto również podkreślić znaczenie wizyty u lekarza w przypadku:
- Wątpliwości co do charakteru zmiany skórnej – czy jest to faktycznie kurzajka, czy może inny rodzaj brodawki, znamienia, odcisk lub nawet zmiana nowotworowa.
- Dużej liczby kurzajek lub ich szybkiego rozprzestrzeniania się.
- Brak poprawy po kilku tygodniach samodzielnego leczenia.
- Kurzajek powodujących znaczący dyskomfort, ból lub problemy z funkcjonowaniem.
- Nawracających kurzajek, które pojawiają się ponownie mimo wcześniejszego leczenia.
Wczesna diagnoza i odpowiednie leczenie pod nadzorem specjalisty są kluczowe dla skutecznego pozbycia się kurzajek i zapobiegania ich nawrotom.