Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj niegroźne, bywają uciążliwe i estetycznie niepożądane. Zrozumienie ich pochodzenia jest kluczowe do skutecznego zapobiegania oraz właściwego leczenia. Główną przyczyną powstawania kurzajek jest infekcja wirusowa, a dokładniej wirus brodawczaka ludzkiego, powszechnie określany jako HPV (Human Papillomavirus).
Wirus HPV występuje w ponad stu odmianach, z których kilkadziesiąt może prowadzić do rozwoju brodawek na skórze. Warto podkreślić, że nie każdy kontakt z wirusem skutkuje pojawieniem się kurzajki. Odporność organizmu, stan skóry oraz indywidualne predyspozycje odgrywają znaczącą rolę w tym procesie. Wirus HPV jest bardzo rozpowszechniony w środowisku i może przetrwać na powierzchniach, takich jak podłogi w miejscach publicznych, ręczniki czy klamki. Przenosi się głównie przez bezpośredni kontakt skóra do skóry.
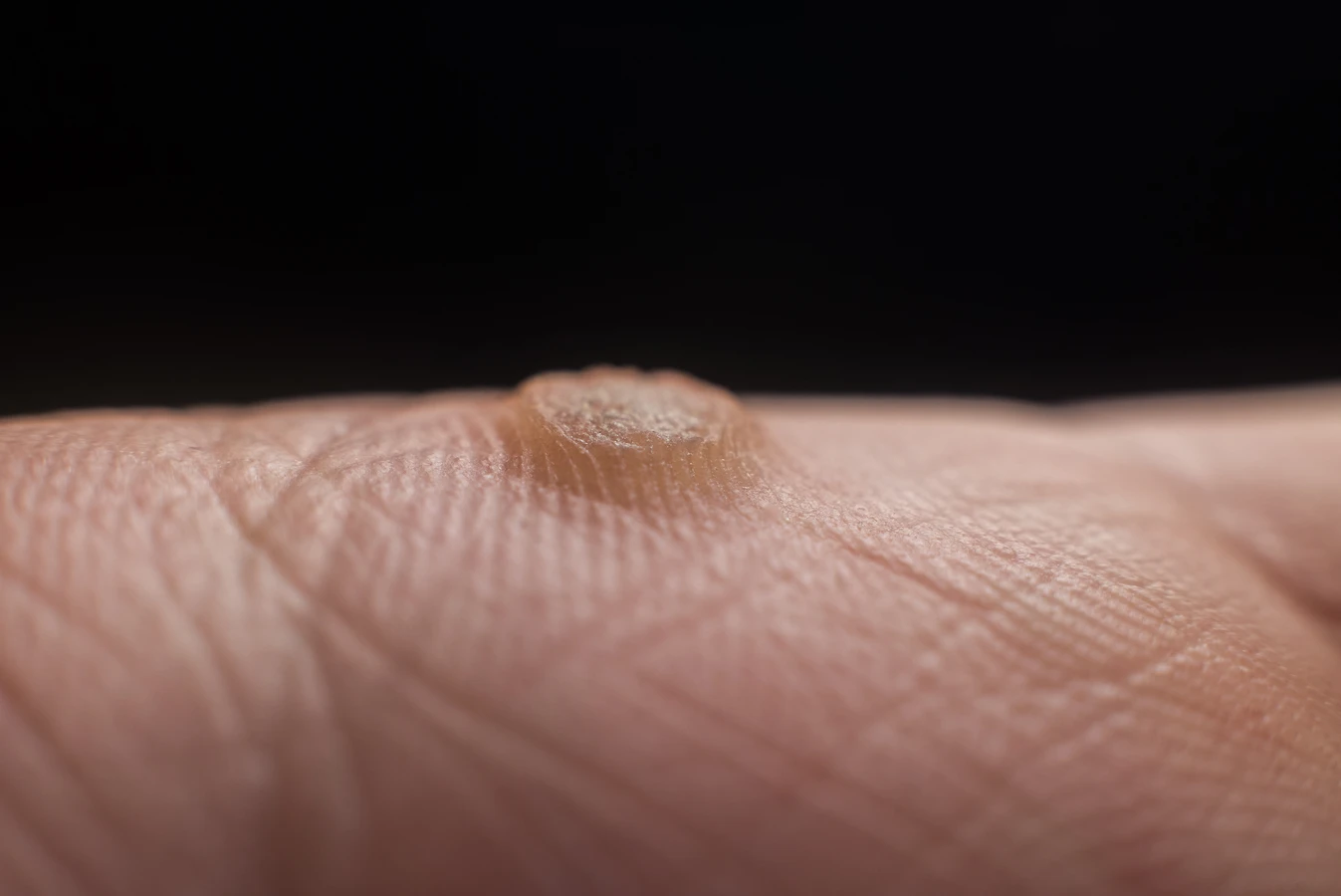
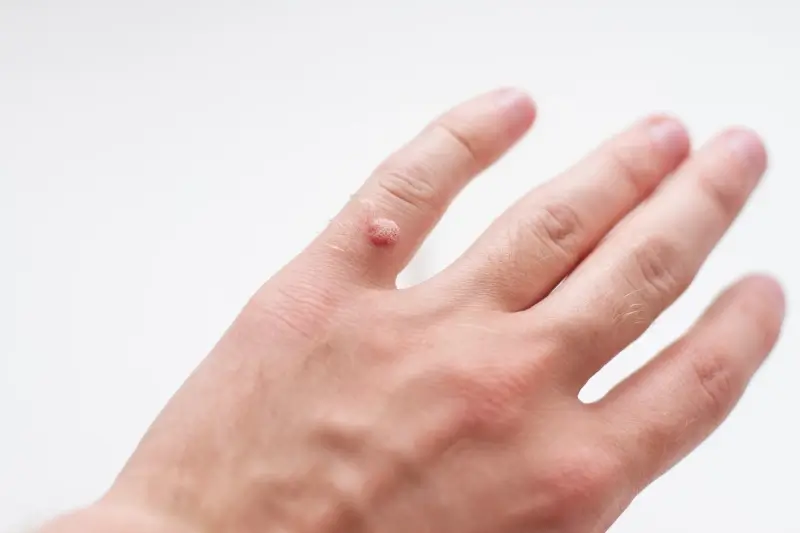
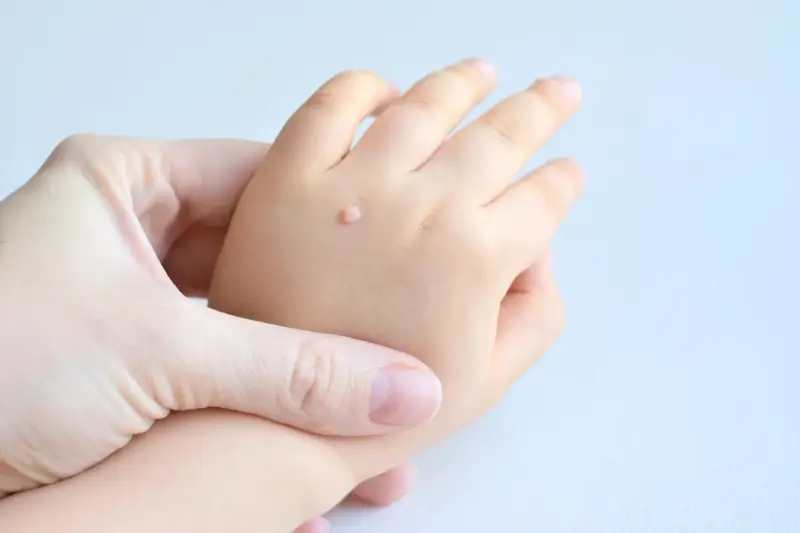
Rozpoznanie kurzajki zazwyczaj nie jest trudne. Mają one charakterystyczny wygląd, choć mogą się nieznacznie różnić w zależności od lokalizacji i typu wirusa. Najczęściej przybierają formę twardych, szorstkich grudek o nieregularnej powierzchni. Mogą być cieliste, białawe, szare, a czasem nawet czarne, co świadczy o obecności drobnych naczyń krwionośnych wewnątrz brodawki. Lokalizacja kurzajek również bywa różnorodna – spotykamy je na dłoniach, palcach, stopach (tzw. kurzajki podeszwowe), łokciach, kolanach, a rzadziej na twarzy czy w okolicy narządów płciowych (w tych przypadkach często wymagana jest inna diagnostyka i leczenie). Kluczowe jest odróżnienie ich od innych zmian skórnych, takich jak znamiona czy odciski, co często wymaga konsultacji z lekarzem dermatologiem.
Wirus HPV jako główny sprawca powstawania kurzajek na ciele
Jak już wspomniano, głównym i praktycznie jedynym winowajcą powstawania kurzajek jest wirus brodawczaka ludzkiego (HPV). Ten niewielki patogen posiada niezwykłą zdolność do infekowania komórek naskórka, powodując ich niekontrolowany wzrost i tworzenie charakterystycznych zmian, które nazywamy brodawkami lub kurzajkami. Istnieje wiele typów wirusa HPV, a każdy z nich ma pewne preferencje co do lokalizacji, w której wywołuje zmiany. Na przykład, wirusy HPV typu 1 i 2 często odpowiadają za powstawanie kurzajek na stopach i dłoniach, podczas gdy inne typy mogą być odpowiedzialne za brodawki płaskie czy brodawki mozaikowe.
Wirus HPV jest niezwykle powszechny i większość aktywnych seksualnie osób w pewnym momencie swojego życia ulega zakażeniu. Jednak nie każde zakażenie HPV prowadzi do rozwoju widocznych brodawek skórnych. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Czynniki osłabiające odporność, takie jak przewlekły stres, niedobory witamin, inne choroby czy przyjmowanie leków immunosupresyjnych, mogą sprzyjać rozwojowi kurzajek u osób zakażonych.
Wirus przenosi się poprzez bezpośredni kontakt z zakażoną skórą lub poprzez pośredni kontakt z przedmiotami, na których wirus mógł się utrzymać. Miejsca o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, szatnie, a także wspólne prysznice, stanowią idealne środowisko do rozprzestrzeniania się HPV. Szczególnie narażone są osoby z mikrourazami skóry, na przykład zadrapaniami czy otarciami, ponieważ wirus łatwiej penetruje uszkodzony naskórek. Warto również pamiętać o możliwości przenoszenia wirusa z jednej części ciała na inną poprzez dotykanie istniejącej kurzajki, a następnie zdrowej skóry.
Jak dochodzi do zakażenia wirusem brodawczaka ludzkiego
Proces zakażenia wirusem brodawczaka ludzkiego (HPV), który prowadzi do powstania kurzajek, jest stosunkowo prosty i często zachodzi w sytuacjach, które na pierwszy rzut oka wydają się nieszkodliwe. Wirus ten jest wysoce zaraźliwy i potrafi przetrwać poza organizmem człowieka przez pewien czas, zwłaszcza w wilgotnym środowisku. Podstawową drogą transmisji jest bezpośredni kontakt skóra do skóry z osobą zakażoną lub powierzchnią skażoną wirusem.
Najczęściej do zakażenia dochodzi w miejscach publicznych, gdzie wiele osób korzysta z tych samych przestrzeni i przedmiotów. Baseny, sauny, siłownie, szatnie sportowe, a nawet podłogi w łazienkach to miejsca, gdzie wirus HPV może znajdować się w dużej koncentracji. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy nawet suche skórki. Nawet niewielkie naruszenie bariery ochronnej skóry otwiera wirusowi drogę do zainfekowania komórek.
Po wniknięciu do organizmu, wirus HPV namnaża się w komórkach naskórka, powodując ich nieprawidłowy wzrost i podział. Okres inkubacji od momentu zakażenia do pojawienia się widocznych kurzajek może być bardzo zróżnicowany, trwając od kilku tygodni do nawet kilku miesięcy. Niektórzy zarażeni w ogóle nie rozwijają widocznych objawów, co oznacza, że mogą być nosicielami wirusa i nieświadomie przenosić go na inne osoby. Jest to tzw. bezobjawowe nosicielstwo.
Warto również wspomnieć o możliwości autoinokulacji, czyli samoinfekcji. Osoba, która ma kurzajkę, może nieświadomie przenieść wirusa z tej zmiany na inne obszary własnego ciała podczas dotykania, drapania lub golenia. To tłumaczy, dlaczego kurzajki mogą pojawiać się w różnych miejscach na skórze, często w pewnej bliskości od siebie. Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład po przeszczepach narządów, zakażone wirusem HIV, czy cierpiące na choroby autoimmunologiczne, ponieważ ich organizm może mieć trudności z zwalczeniem infekcji HPV.
Czynniki sprzyjające powstawaniu kurzajek u dorosłych i dzieci
Chociaż wirus HPV jest podstawową przyczyną powstawania kurzajek, nie każdy kontakt z nim prowadzi do rozwoju zmian skórnych. Istnieje szereg czynników, które znacząco zwiększają ryzyko pojawienia się brodawek, zarówno u dorosłych, jak i u dzieci. Zrozumienie tych czynników jest kluczowe dla profilaktyki i zapobiegania nawrotom.
Jednym z najważniejszych czynników jest stan układu odpornościowego. Osłabiona odporność sprawia, że organizm ma mniejsze szanse na skuteczne zwalczenie wirusa HPV. Może to być spowodowane różnymi przyczynami, takimi jak przewlekły stres, niedobory żywieniowe, niedostateczna ilość snu, choroby przewlekłe (np. cukrzyca), infekcje wirusowe (np. grypa), a także przyjmowanie leków immunosupresyjnych po przeszczepach czy w leczeniu chorób autoimmunologicznych. U dzieci, układ odpornościowy jest wciąż w fazie rozwoju, co czyni je bardziej podatnymi na infekcje, w tym na wirusa HPV.
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Wirus HPV najłatwiej wnika do organizmu przez przerwaną barierę naskórka. Mikrourazy, skaleczenia, otarcia, pęknięcia skóry, a nawet nadmierne wysuszenie naskórka mogą ułatwić wirusowi penetrację. Dlatego osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, myjący naczynia) lub są narażone na urazy mechaniczne skóry, mogą być bardziej podatne na zakażenie. Kurzajki podeszwowe często pojawiają się u osób, które chodzą boso po wilgotnych powierzchniach, gdzie wirus może być obecny.
Inne czynniki, które mogą zwiększać ryzyko, to:
- Częsty kontakt z osobami zakażonymi lub miejscami, gdzie wirus jest powszechnie obecny (baseny, sauny, siłownie).
- Noszenie obcisłego obuwia, które może powodować mikrourazy skóry stóp i sprzyjać powstawaniu kurzajek podeszwowych.
- Wspólne korzystanie z przedmiotów osobistego użytku, takich jak ręczniki czy obuwie.
- Ugryzienia, obgryzanie paznokci i skórek wokół nich, które mogą przenosić wirusa na skórę rąk.
- Zaburzenia krążenia, które mogą wpływać na ogólną kondycję skóry i jej zdolność do obrony przed infekcjami.
Dla dzieci szczególnie istotne jest unikanie chodzenia boso w miejscach publicznych oraz dbanie o higienę rąk, zwłaszcza po kontakcie z innymi dziećmi.
Profilaktyka i zapobieganie rozprzestrzenianiu się kurzajek w najbliższym otoczeniu
Zapobieganie powstawaniu kurzajek i ich rozprzestrzenianiu się jest znacznie łatwiejsze niż ich leczenie. Kluczem do sukcesu jest unikanie kontaktu z wirusem HPV oraz wzmacnianie naturalnych mechanizmów obronnych organizmu. Wdrożenie prostych nawyków higienicznych może znacząco zredukować ryzyko infekcji.
Podstawową zasadą jest unikanie kontaktu z zakażoną skórą. Oznacza to, że należy unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, klapki czy przybory do pielęgnacji stóp. W miejscach publicznych, takich jak baseny, sauny, siłownie czy wspólne prysznice, zawsze należy nosić odpowiednie obuwie ochronne, na przykład klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie skażoną podłogą.
Szczególną uwagę należy zwrócić na higienę rąk. Częste i dokładne mycie rąk wodą z mydłem pomaga usunąć wirusy z powierzchni skóry. Należy unikać obgryzania paznokci i skórek, ponieważ mikrourazy powstałe w ten sposób mogą stanowić drogę wejścia dla wirusa. Jeśli w domu lub w najbliższym otoczeniu znajduje się osoba z kurzajkami, należy zachować szczególną ostrożność i unikać dotykania zmian skórnych.
Wzmocnienie układu odpornościowego to kolejny ważny element profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. W przypadku stwierdzenia u siebie lub u dziecka kurzajek, należy jak najszybciej podjąć odpowiednie leczenie, aby zapobiec ich rozprzestrzenianiu się.
Warto również pamiętać o szczepieniach przeciwko HPV. Chociaż szczepienia te są skierowane głównie przeciwko typom wirusa, które mogą powodować raka szyjki macicy i inne nowotwory narządów płciowych, chronią również przed niektórymi typami wirusa odpowiedzialnymi za powstawanie brodawek narządów płciowych. W niektórych krajach dostępne są również szczepionki, które mogą wykazywać pewną skuteczność w zapobieganiu powstawaniu brodawek zwykłych.
Różnice między kurzajkami a innymi zmianami skórnymi jak odciski
Często zdarza się, że kurzajki są mylone z odciskami, modzelami czy innymi zrogowaceniami skóry. Chociaż wizualnie mogą wykazywać pewne podobieństwa, zwłaszcza na stopach, istnieją kluczowe różnice, które pozwalają na ich odróżnienie. Zrozumienie tych różnic jest ważne dla właściwego doboru metody leczenia, ponieważ metody skuteczne w przypadku odcisków mogą być nieodpowiednie dla kurzajek i odwrotnie.
Główną przyczyną powstania kurzajki jest infekcja wirusowa, która prowadzi do niekontrolowanego rozrostu komórek naskórka. W efekcie powstaje twarda, szorstka grudka, często o nieregularnej powierzchni. Charakterystyczną cechą kurzajki, zwłaszcza tej na stopie, jest obecność drobnych czarnych kropek w jej wnętrzu. Są to zakrzepłe naczynia krwionośne, które odżywiają brodawkę. Ponadto, kurzajka często rośnie w głąb skóry, powodując ból przy ucisku, a otaczający ją naskórek może być lekko uniesiony i szorstki. Przy próbie usunięcia fragmentu kurzajki, można zauważyć obecność małych, punktowych krwawień.
Odciski natomiast powstają w wyniku długotrwałego nacisku lub tarcia na skórę. Są one naturalną reakcją organizmu na podrażnienie, mającą na celu ochronę głębszych tkanek. Odciski zazwyczaj mają gładką, błyszczącą powierzchnię i tworzą się warstwowo, jako zagęszczony naskórek. W środku odcisku często znajduje się twardy rdzeń, który może powodować ból przy nacisku. W odróżnieniu od kurzajek, odciski nie mają czarnych kropek i nie krwawią przy próbie ich usunięcia. Po usunięciu warstw zrogowaciałego naskórka, można zauważyć wyraźny, twardy rdzeń.
Inne możliwe zmiany skórne, które mogą być mylone z kurzajkami, to brodawki łojotokowe czy znamiona barwnikowe. Brodawki łojotokowe zazwyczaj pojawiają się u osób starszych, mają grudkowatą, często tłustą powierzchnię i mogą mieć różne odcienie od jasnożółtego do czarnego. Znamiona barwnikowe to znamiona na skórze, które mogą być płaskie lub wypukłe, o różnym zabarwieniu i kształcie, i choć mogą być nieestetyczne, nie są wywoływane przez wirusy. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie postępowanie.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Choć kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie po pewnym czasie, istnieją sytuacje, w których wizyta u lekarza staje się konieczna. Szybka konsultacja lekarska pozwala na postawienie prawidłowej diagnozy, wykluczenie innych, potencjalnie groźniejszych schorzeń skórnych, a także na wybór najskuteczniejszej metody leczenia, która minimalizuje ryzyko nawrotów i powikłań.
Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak pewności co do charakteru zmiany skórnej. Jeśli nie jesteś pewien, czy dana zmiana to rzeczywiście kurzajka, czy może coś innego, np. odcisk, modzel, grzybica, znamię, a nawet zmiana nowotworowa, konieczna jest konsultacja dermatologiczna. Lekarz, dzięki swojemu doświadczeniu i specjalistycznemu sprzętowi, będzie w stanie jednoznacznie zidentyfikować zmianę.
Szczególną uwagę należy zwrócić na kurzajki, które:
- Są liczne lub szybko się rozprzestrzeniają.
- Znajdują się w miejscach drażliwych, takich jak twarz, okolice narządów płciowych, czy na paznokciach.
- Powodują silny ból, krwawią, sączą się lub wykazują oznaki infekcji (zaczerwienienie, obrzęk, ropna wydzielina).
- Nie reagują na domowe sposoby leczenia lub dostępne bez recepty preparaty.
- Pojawiły się u osób z obniżoną odpornością, na przykład z powodu chorób przewlekłych, HIV, lub stosowania leków immunosupresyjnych.
- Uległy zmianie w wyglądzie, kolorze lub kształcie.
W przypadku dzieci, szczególnie małych, które mogą mieć trudności z opisaniem odczuwanych dolegliwości, a także u osób starszych, zdecydowanie zaleca się konsultację lekarską, nawet jeśli zmiana wydaje się niegroźna.
Lekarz dermatolog może zaproponować różne metody leczenia, w zależności od rodzaju, lokalizacji i wielkości kurzajki. Mogą to być zabiegi kriodestrukcji (wymrażanie), elektrokoagulacji (wypalanie), laseroterapii, a także zastosowanie specjalistycznych preparatów farmakologicznych, które są silniejsze niż te dostępne w aptekach bez recepty. Lekarz oceni również ryzyko powstawania blizn po leczeniu i dobierze metodę, która je zminimalizuje.