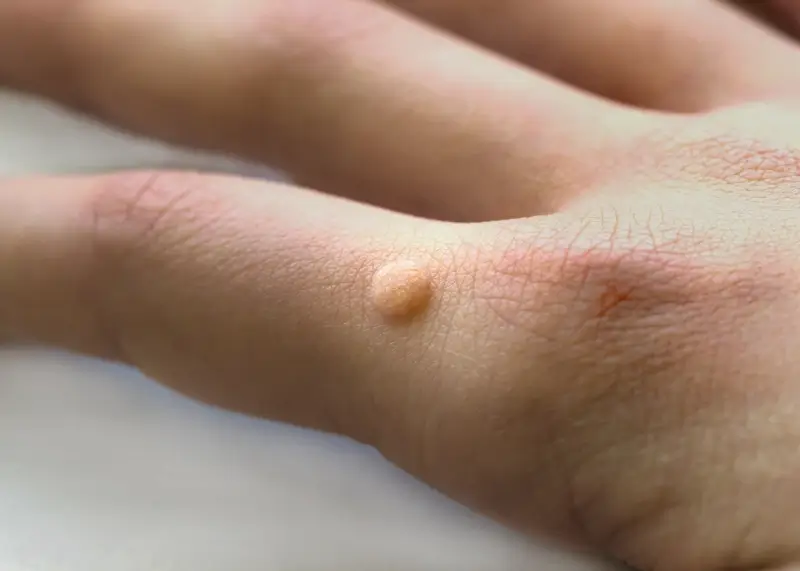
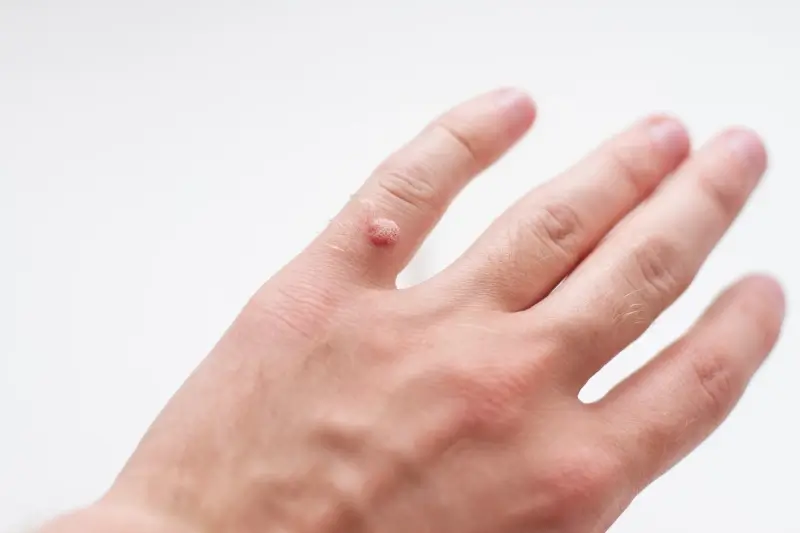
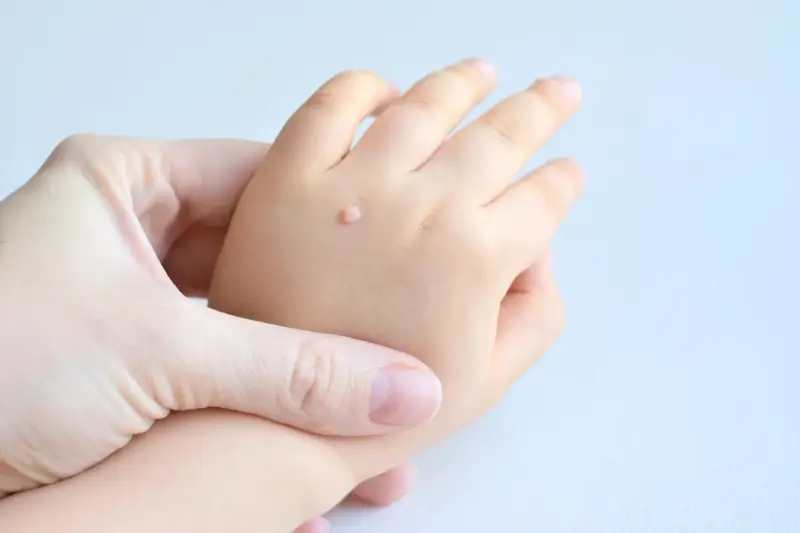
Kurzajki, zwane potocznie brodawkami, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Ich pojawienie się może być krępujące i niekomfortowe, dlatego zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą są wirusy brodawczaka ludzkiego, znane jako HPV (Human Papillomavirus). Wirusy te należą do grupy wirusów DNA i charakteryzują się dużą różnorodnością, obejmującą ponad 100 typów. Niektóre z nich atakują skórę, prowadząc do powstania brodawek powierzchownych, inne zaś mogą lokalizować się w okolicach narządów płciowych, wywołując tzw. kłykciny kończyste. Zakażenie wirusem HPV jest powszechne i w pewnym momencie życia większość ludzi ma z nim kontakt, choć nie zawsze manifestuje się to w postaci widocznych zmian skórnych.
Wirusy HPV przenoszą się głównie przez bezpośredni kontakt skóra do skóry. Oznacza to, że dotknięcie osoby zakażonej, która ma aktywne zmiany skórne, może doprowadzić do przeniesienia wirusa. Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania czy otarcia. Wirus łatwiej wnika w naskórek w takich miejscach. Miejscami publicznymi, gdzie ryzyko zakażenia jest podwyższone, są baseny, sauny, siłownie, szatnie oraz inne wilgotne i ciepłe środowiska, gdzie wirus może przetrwać na powierzchniach. Wirus HPV jest bardzo odporny i potrafi przetrwać w środowisku zewnętrznym przez pewien czas. Co więcej, można zarazić się wirusem od samego siebie, przenosząc go z jednej części ciała na inną, na przykład poprzez drapanie zainfekowanego miejsca.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U większości osób zdrowy układ immunologiczny jest w stanie zwalczyć infekcję samoistnie w ciągu kilku miesięcy lub lat, nie dopuszczając do rozwoju brodawek. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, HIV/AIDS, czy u dzieci i osób starszych, wirus może rozwijać się swobodniej, prowadząc do powstawania uporczywych kurzajek. Ważne jest, aby pamiętać, że kurzajki nie są groźne dla zdrowia w sensie ogólnym, ale mogą być nieestetyczne, bolesne i trudne do usunięcia, a w rzadkich przypadkach niektóre typy wirusa HPV mogą mieć potencjał onkogenny, choć dotyczy to głównie typów wirusa odpowiedzialnych za kłykciny kończyste, a nie typowe brodawki skórne.
Jak zakażenie wirusem HPV prowadzi do powstawania kurzajek
Wirus brodawczaka ludzkiego (HPV) jest bezpośrednią przyczyną powstawania kurzajek. Po wniknięciu do organizmu, wirus atakuje komórki nabłonka, czyli zewnętrznej warstwy skóry lub błon śluzowych. Wirus integruje swój materiał genetyczny z komórkami gospodarza, co prowadzi do ich nieprawidłowego podziału i nadmiernego namnażania. Komórki te, zamiast normalnie dojrzewać i złuszczać się, zaczynają gromadzić się na powierzchni skóry, tworząc charakterystyczną, szorstką i niejednolitą strukturę, którą rozpoznajemy jako kurzajkę. Czas inkubacji wirusa, czyli okres od zakażenia do pojawienia się widocznej zmiany skórnej, może być bardzo zmienny i wynosić od kilku tygodni do nawet kilku miesięcy, a w niektórych przypadkach nawet dłużej.
Różne typy wirusa HPV mają tendencję do atakowania różnych obszarów ciała i powodowania różnych rodzajów brodawek. Na przykład, typy HPV 1 i 2 są często odpowiedzialne za brodawki zwykłe, które najczęściej pojawiają się na dłoniach i stopach. Te brodawki są zazwyczaj twarde, o nierównej powierzchni i mogą być otoczone ciemnymi punkcikami, które są w rzeczywistości małymi, zakrzepłymi naczyniami krwionośnymi. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być szczególnie bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Inne typy wirusa mogą powodować brodawki płaskie, które są mniejsze, gładkie i często występują w większych skupiskach, zazwyczaj na twarzy lub rękach. Brodawki płaskie bywają trudniejsze do leczenia ze względu na ich powierzchowny charakter i tendencję do nawrotów.
Sam wirus HPV nie jest wystarczającą przyczyną pojawienia się kurzajek. Istotną rolę odgrywają czynniki sprzyjające jego rozwojowi i namnażaniu. Kluczowym elementem jest stan układu odpornościowego. Osoby z osłabionym systemem immunologicznym, na przykład z powodu niedoborów żywieniowych, przewlekłego stresu, chorób autoimmunologicznych, przyjmowania leków immunosupresyjnych po przeszczepach organów, czy zakażonych wirusem HIV, są bardziej podatne na rozwój i utrzymywanie się brodawek. Ponadto, uszkodzenia skóry, takie jak drobne skaleczenia, otarcia czy pęknięcia, stanowią bramę wejścia dla wirusa. Wilgotne i ciepłe środowiska, takie jak baseny, sauny czy siłownie, sprzyjają zarówno przetrwaniu wirusa na powierzchniach, jak i infekcji przez uszkodzoną skórę. Warto pamiętać, że wirus HPV jest bardzo powszechny, a ekspozycja na niego w pewnym momencie życia jest niemal nieunikniona dla większości ludzi.
Czynniki sprzyjające zakażeniu wirusem HPV i powstawaniu kurzajek
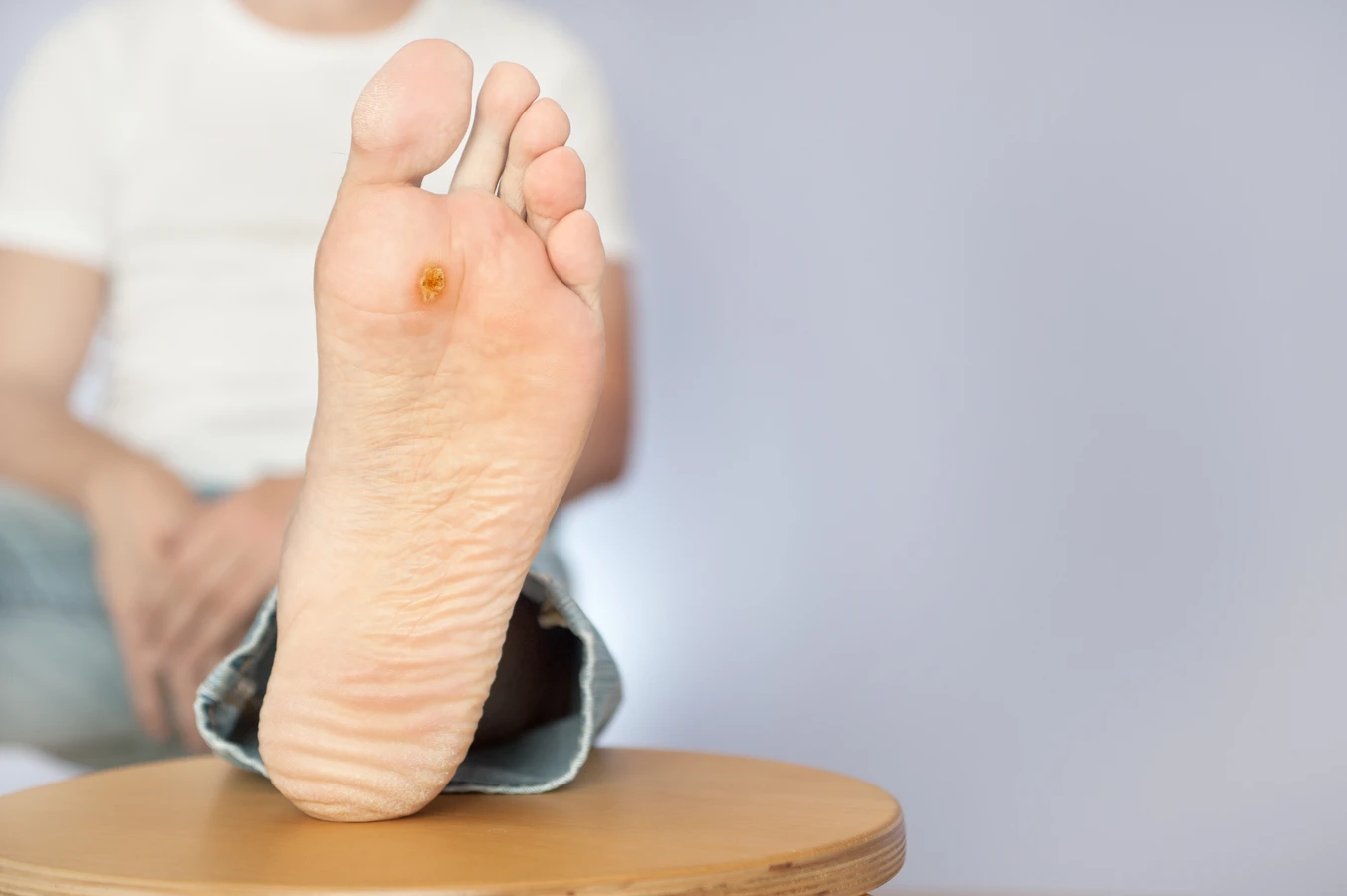
Stan skóry odgrywa również kluczową rolę. Wirus HPV najłatwiej przenika przez uszkodzoną skórę. Drobne skaleczenia, zadrapania, otarcia, pęknięcia czy maceracja skóry (czyli nadmierne rozmiękanie spowodowane długotrwałym kontaktem z wodą) stanowią doskonałe „wrota” dla wirusa. Dlatego osoby pracujące w wilgotnym środowisku, np. w gastronomii, służbie zdrowia, czy osoby często wykonujące prace domowe bez rękawiczek, mogą być bardziej narażone. Również osoby cierpiące na choroby skóry, takie jak atopowe zapalenie skóry czy łuszczyca, mogą mieć większą skłonność do rozwoju kurzajek z powodu uszkodzonej bariery skórnej. W przypadku kurzajek podeszwowych, chodzenie boso po zakażonych powierzchniach, zwłaszcza w miejscach publicznych, znacząco zwiększa ryzyko infekcji.
Środowisko, w którym przebywamy, ma niebagatelne znaczenie dla przenoszenia się wirusa HPV. Miejsca publiczne o wysokiej wilgotności i temperaturze są idealnymi siedliskami dla wirusa. Należą do nich baseny kąpielowe, sauny, łaźnie publiczne, szatnie, prysznice wspólne, a także siłownie. Na tych powierzchniach wirus może przetrwać przez pewien czas, czekając na kolejnego „gospodarza”. Brak odpowiedniej higieny w takich miejscach, np. niekorzystanie z obuwia ochronnego, znacząco zwiększa ryzyko zakażenia. Co więcej, wirus HPV jest bardzo zaraźliwy. Można zarazić się poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną, a także poprzez autoinokulację, czyli przeniesienie wirusa z jednej części ciała na inną, na przykład przez drapanie kurzajki i dotykanie następnie zdrowej skóry. Wirus może również przetrwać na przedmiotach osobistego użytku, takich jak ręczniki czy obuwie, jeśli miały one kontakt z zainfekowaną skórą.
Różne rodzaje kurzajek i ich lokalizacja na ciele
Kurzajki, będące wynikiem infekcji wirusem brodawczaka ludzkiego (HPV), przybierają różne formy i lokalizują się w różnych miejscach na ciele, w zależności od typu wirusa oraz indywidualnych predyspozycji organizmu. Najczęściej spotykanym rodzajem są **brodawki zwykłe**, które zazwyczaj pojawiają się na dłoniach, palcach, a także na łokciach i kolanach. Charakteryzują się one szorstką, nierówną powierzchnią, często mają kształt kopuły i mogą być otoczone ciemnymi punkcikami, będącymi drobnymi, zakrzepłymi naczyniami krwionośnymi. Mogą występować pojedynczo lub w grupach, a ich rozmiar waha się od kilku milimetrów do ponad centymetra.
Innym częstym rodzajem są **brodawki podeszwowe**, które lokalizują się na podeszwach stóp. Ze względu na nacisk ciężaru ciała podczas chodzenia, często są one wciskane do wnętrza skóry, co sprawia, że mogą być bardzo bolesne. Na powierzchni mogą być widoczne niewielkie, ciemne punkciki. Brodawki podeszwowe mogą być trudne do odróżnienia od odcisków czy modzeli, jednak ich charakterystyczna, punktowa budowa i często obecność drobnych naczyń krwionośnych wskazują na pochodzenie wirusowe. Czasami brodawki podeszwowe mogą tworzyć skupiska zwane „mozaikowymi”, gdzie wiele małych brodawek zlewa się w większą, bolesną zmianę.
Istnieją również **brodawki płaskie**, które są zazwyczaj mniejsze, gładkie i lekko wypukłe lub płaskie na powierzchni. Najczęściej pojawiają się na twarzy, grzbietach dłoni i przedramionach. Mogą mieć kolor skóry, być żółtawe, brązowe lub różowe. Często występują w większej liczbie, tworząc grupy, co może być szczególnie uciążliwe ze względów estetycznych, zwłaszcza gdy pojawiają się na twarzy. Warto również wspomnieć o **brodawkach nitkowatych**, które są cienkie, wydłużone i wyrastają ze skóry, najczęściej w okolicy ust, nosa, oczu lub szyi. Są one bardziej miękkie i mogą łatwo ulec uszkodzeniu.
Jak można skutecznie zapobiegać zakażeniu wirusem HPV
Zapobieganie zakażeniu wirusem brodawczaka ludzkiego (HPV) i tym samym powstawaniu kurzajek opiera się na kilku kluczowych zasadach, które minimalizują ryzyko kontaktu z wirusem oraz wzmacniają naturalną odporność organizmu. Jedną z najskuteczniejszych metod profilaktyki jest unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne zmiany skórne, takie jak kurzajki. Należy również zachować szczególną ostrożność w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Warto zawsze nosić obuwie ochronne w miejscach takich jak baseny, sauny, siłownie, szatnie czy wspólne prysznice. Utrzymanie skóry w dobrym stanie, nawilżonej i wolnej od drobnych uszkodzeń, takich jak skaleczenia czy otarcia, również zmniejsza podatność na infekcję. Po kontakcie z wodą, zwłaszcza w miejscach publicznych, należy dokładnie osuszyć skórę, aby zapobiec jej maceracji.
Bardzo ważnym elementem profilaktyki jest dbanie o ogólną kondycję organizmu i wzmacnianie układu odpornościowego. Regularna, umiarkowana aktywność fizyczna, zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu oraz unikanie przewlekłego stresu, to filary silnej odporności. Witamina C, cynk czy witamina D odgrywają ważną rolę we wspieraniu funkcji immunologicznych. W przypadku osób, które często zmagają się z nawracającymi infekcjami wirusowymi, warto skonsultować się z lekarzem w celu oceny stanu odporności i ewentualnego wdrożenia suplementacji lub innych metod wzmocnienia organizmu. Ważne jest również, aby nie drapać istniejących kurzajek, ponieważ może to prowadzić do rozsiewu wirusa i tworzenia nowych zmian skórnych (autoinokulacji).
Choć szczepienia przeciwko HPV głównie skupiają się na zapobieganiu infekcjom typami wirusa odpowiedzialnymi za raka szyjki macicy i inne nowotwory, a także kłykciny kończyste, to w pewnym stopniu mogą one również chronić przed niektórymi typami wirusa powodującymi kurzajki skórne, zwłaszcza jeśli szczepionka obejmuje szersze spektrum typów wirusa. Szczepienie jest zalecane głównie dla młodych osób, przed rozpoczęciem aktywności seksualnej, ale może być również rozważane przez starsze grupy wiekowe w porozumieniu z lekarzem. Regularna higiena osobista, częste mycie rąk, a także unikanie wspólnego korzystania z ręczników, maszyn do golenia czy przyborów do paznokci, również przyczyniają się do ograniczenia ryzyka przenoszenia się wirusa HPV między ludźmi.
Jakie są dostępne metody leczenia kurzajek i kiedy udać się do lekarza
Kurzajki, choć zazwyczaj niegroźne, mogą być uporczywe i stanowić problem estetyczny lub powodować dyskomfort. Na szczęście istnieje wiele skutecznych metod leczenia, które można zastosować w domu lub pod nadzorem specjalisty. Domowe sposoby leczenia kurzajek często opierają się na stosowaniu preparatów dostępnych bez recepty, zawierających substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe złuszczanie zmienionej tkanki. W aptekach dostępne są również plastry z kwasem salicylowym oraz specjalne płyny i żele do usuwania kurzajek. Kolejną popularną metodą jest krioterapia kontaktowa z użyciem preparatów zamrażających, które można kupić w aptece. Działają one na zasadzie bardzo niskiej temperatury, która niszczy zainfekowane komórki.
W przypadku trudnych do usunięcia lub nawracających kurzajek, warto skorzystać z pomocy lekarza, najczęściej dermatologa. W gabinecie lekarskim dostępne są bardziej zaawansowane metody leczenia. Jedną z nich jest profesjonalna krioterapia ciekłym azotem, która jest bardziej efektywna i precyzyjna niż metody dostępne w domu. Lekarz może również zastosować elektrokoagulację, czyli wypalanie kurzajki za pomocą prądu elektrycznego, co jest skuteczne w przypadku pojedynczych zmian. Inne metody stosowane przez dermatologów to łyżeczkowanie (mechaniczne usunięcie kurzajki) lub aplikacja silniejszych substancji chemicznych, takich jak trójchlorooctowy (TCA). W niektórych przypadkach, gdy inne metody zawiodą, lekarz może rozważyć chirurgiczne wycięcie kurzajki.
Istnieją również metody leczenia oparte na immunoterapii. Polegają one na stymulacji układu odpornościowego do walki z wirusem HPV. Lekarz może zalecić stosowanie kremów immunomodulujących, takich jak imikwimod, lub wstrzykiwanie do kurzajki substancji takich jak antygen kłykcinowy (candida antigen) w celu wywołania reakcji immunologicznej. Leczenie kurzajek może wymagać cierpliwości i konsekwencji, ponieważ wirus HPV może być trudny do całkowitego wyeliminowania, a nawroty są możliwe. Należy udać się do lekarza, jeśli kurzajka krwawi, jest bardzo bolesna, szybko się zmienia, pojawia się w nietypowym miejscu (np. na twarzy lub w okolicy narządów płciowych), lub jeśli mamy osłabiony układ odpornościowy. Samodzielne leczenie zmian, których charakteru nie jesteśmy pewni, jest niewskazane, ponieważ można je pomylić z innymi, poważniejszymi schorzeniami skórnymi.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją pewne sytuacje, w których konsultacja z lekarzem, zazwyczaj dermatologiem, jest absolutnie wskazana. Przede wszystkim, jeśli nie jesteśmy pewni, czy zmiana skórna jest rzeczywiście kurzajką, powinniśmy zgłosić się do specjalisty. Wiele innych schorzeń dermatologicznych, takich jak brodawki łojotokowe, znamiona, czy nawet niektóre nowotwory skóry, może przypominać kurzajki. Niewłaściwa diagnoza i leczenie mogą być nieskuteczne, a w przypadku zmian złośliwych, mogą opóźnić niezbędną interwencję medyczną.
Szczególną ostrożność należy zachować w przypadku kurzajek, które są szczególnie uciążliwe lub niebezpieczne. Jeśli kurzajka jest bardzo bolesna, krwawi, swędzi, szybko zmienia rozmiar, kształt lub kolor, lub jeśli pojawia się w miejscach wrażliwych, takich jak okolice oczu, nosa, ust, narządów płciowych lub na podeszwach stóp, konieczna jest wizyta u lekarza. Brodawki podeszwowe, ze względu na swój charakter i ból, jaki mogą powodować podczas chodzenia, często wymagają profesjonalnego leczenia. Podobnie, kurzajki pojawiające się na twarzy lub w okolicy paznokci mogą być trudne do samodzielnego usunięcia i stwarzać ryzyko infekcji lub blizn.
Osoby z osłabionym układem odpornościowym powinny być szczególnie czujne w kwestii kurzajek. Grupy te obejmują osoby zakażone wirusem HIV, pacjentów po przeszczepach narządów przyjmujących leki immunosupresyjne, osoby cierpiące na choroby autoimmunologiczne lub przewlekłe choroby wyniszczające. U tych pacjentów kurzajki mogą być bardziej rozległe, uporczywe i trudniejsze do leczenia, a także mogą mieć większe ryzyko rozwoju innych powikłań. Jeśli kurzajki nawracają mimo stosowania różnych metod leczenia, lub jeśli zmiany są liczne i rozległe, lekarz może zaproponować bardziej zaawansowane terapie, takie jak immunoterapia, laseroterapia czy chirurgia, a także przeprowadzić diagnostykę w kierunku przyczyn osłabienia odporności. Warto również pamiętać, że nie należy próbować wycinać ani wydrapywać kurzajek na własną rękę, ponieważ może to prowadzić do infekcji, blizn i rozsiewu wirusa.