„`html
Leczenie kanałowe, znane również jako endodoncja, to procedura stomatologiczna mająca na celu uratowanie zęba, który został dotknięty głębokim stanem zapalnym lub infekcją miazgi zębowej. Miazga, będąca tkanką łączną bogatą w nerwy i naczynia krwionośne, znajduje się wewnątrz komory zęba i jego kanałów korzeniowych. Kiedy dochodzi do jej uszkodzenia, na przykład w wyniku głębokiej próchnicy, urazu mechanicznego, pęknięcia korony zęba lub powikłań po leczeniu protetycznym, może rozwinąć się stan zapalny, a nawet martwica. Nieleczony stan zapalny miazgi może prowadzić do poważnych konsekwencji, takich jak ropień okołowierzchołkowy, który może stanowić zagrożenie dla zdrowia ogólnego pacjenta, a także prowadzić do utraty zęba. Procedura endodontyczna polega na usunięciu zainfekowanej lub martwej miazgi, dokładnym oczyszczeniu i dezynfekcji systemu kanałów korzeniowych, a następnie ich szczelnym wypełnieniu specjalnym materiałem. Celem jest zapobieżenie dalszemu rozwojowi infekcji i zachowanie zęba w jamie ustnej, co jest zazwyczaj preferowane w stosunku do jego ekstrakcji.
Zrozumienie procesu leczenia kanałowego jest kluczowe dla pacjentów, aby mogli oni świadomie podejść do tej procedury. Często panuje wokół niej wiele mitów i obaw, związanych głównie z bólem. Nowoczesne techniki anestezji i precyzja wykonania zabiegu sprawiają, że leczenie kanałowe jest zazwyczaj bezbolesne, a dyskomfort po zabiegu jest minimalny i dobrze kontrolowany za pomocą leków przeciwbólowych. Kluczowe jest wczesne rozpoznanie problemu i zgłoszenie się do stomatologa, ponieważ im wcześniej rozpocznie się leczenie, tym większe szanse na pełne wyleczenie i zachowanie zęba. Zaniedbanie może prowadzić do zaostrzenia stanu zapalnego, rozprzestrzenienia się infekcji na okoliczne tkanki i kość, a w skrajnych przypadkach nawet do konieczności usunięcia zęba, co wiąże się z dalszymi kosztami i procedurami protetycznymi, takimi jak implanty czy mosty.
Proces leczenia kanałowego wymaga od stomatologa dużej precyzji, cierpliwości i odpowiedniego przygotowania. Zęby, które wymagają takiego leczenia, często są osłabione, a ich struktura może być naruszona przez proces chorobowy. Dlatego też, oprócz samego oczyszczenia kanałów, ważne jest również odpowiednie zabezpieczenie zęba po zakończeniu procedury endodontycznej. W niektórych przypadkach może być konieczne wzmocnienie zęba za pomocą wkładu koronowo-korzeniowego lub zastosowanie specjalnego rodzaju wypełnienia, aby przywrócić mu pełną funkcjonalność i wytrzymałość. Zrozumienie całego procesu, od diagnozy po etapy leczenia i rekonwalescencji, pozwala pacjentowi lepiej przygotować się na wizytę i zminimalizować stres związany z procedurą.
Dlaczego wykonuje się leczenie kanałowe zęba i jakie są jego wskazania
Głównym wskazaniem do wykonania leczenia kanałowego jest nieodwracalne zapalenie miazgi zębowej lub jej obumarcie. Przyczyną tych stanów najczęściej jest głęboka próchnica, która dociera do wnętrza zęba, atakując jego nerwy i naczynia krwionośne. Bakterie próchnicowe wnikają do komory zęba i dalej do systemu korzeniowego, wywołując stan zapalny, który objawia się silnym bólem, często nasilającym się w nocy lub pod wpływem czynników termicznych, takich jak zimno czy gorąco. W przypadku martwicy miazgi, ból może być mniej intensywny lub wcale nie występować, co jest jednak sygnałem alarmowym, że proces chorobowy jest zaawansowany. Inną częstą przyczyną jest uraz mechaniczny, na przykład uderzenie w ząb, które może spowodować pęknięcie korony lub korzenia, a także uszkodzenie miazgi w wyniku szoku. Powtarzające się zabiegi stomatologiczne na jednym zębie, zwłaszcza te dotyczące głębokich wypełnień lub przygotowania pod korony protetyczne, również mogą, choć rzadziej, prowadzić do podrażnienia miazgi i jej późniejszego stanu zapalnego.
Ważnym wskazaniem do endodoncji jest również obecność ropnia okołowierzchołkowego. Jest to stan, w którym infekcja z kanałów korzeniowych przedostała się poza wierzchołek korzenia, tworząc kieszonkę ropną w kości szczęki lub żuchwy. Może to prowadzić do obrzęku, tkliwości dziąseł, gorączki, a nawet powikłań ogólnoustrojowych. Leczenie kanałowe jest w tym przypadku konieczne do usunięcia źródła infekcji i umożliwienia gojenia się tkanki kostnej. W niektórych przypadkach, leczenie kanałowe może być również przeprowadzane w zębach, które mają być poddane leczeniu protetycznemu, na przykład jako filary pod mosty lub jako podparcie dla protez. Dzieje się tak, gdy istnieje ryzyko, że miazga zęba może ulec uszkodzeniu w trakcie preparacji pod uzupełnienie protetyczne, lub gdy ząb już wcześniej przeszedł uraz, który mógłby w przyszłości doprowadzić do problemów z miazgą. W takich sytuacjach, profilaktyczne leczenie kanałowe może zapobiec przyszłym komplikacjom i zapewnić długoterminową stabilność protetyczną.
Należy również pamiętać, że niektóre zęby, po leczeniu kanałowym, mogą wymagać dodatkowego wzmocnienia. Ponieważ miazga, która dostarczała zębowi nawodnienia i składników odżywczych, została usunięta, ząb staje się bardziej kruchy i podatny na złamania. Dlatego też, często po leczeniu endodontycznym, zaleca się wykonanie korony protetycznej, która zabezpiecza ząb przed dalszymi uszkodzeniami i przywraca mu pełną funkcjonalność. W przypadku zębów martwych, które nie przeszły leczenia kanałowego, mogą pojawić się zmiany w kolorze, które również można poprawić poprzez wybielanie lub zastosowanie licówek.
Jak przebiega profesjonalne leczenie kanałowe krok po kroku w gabinecie
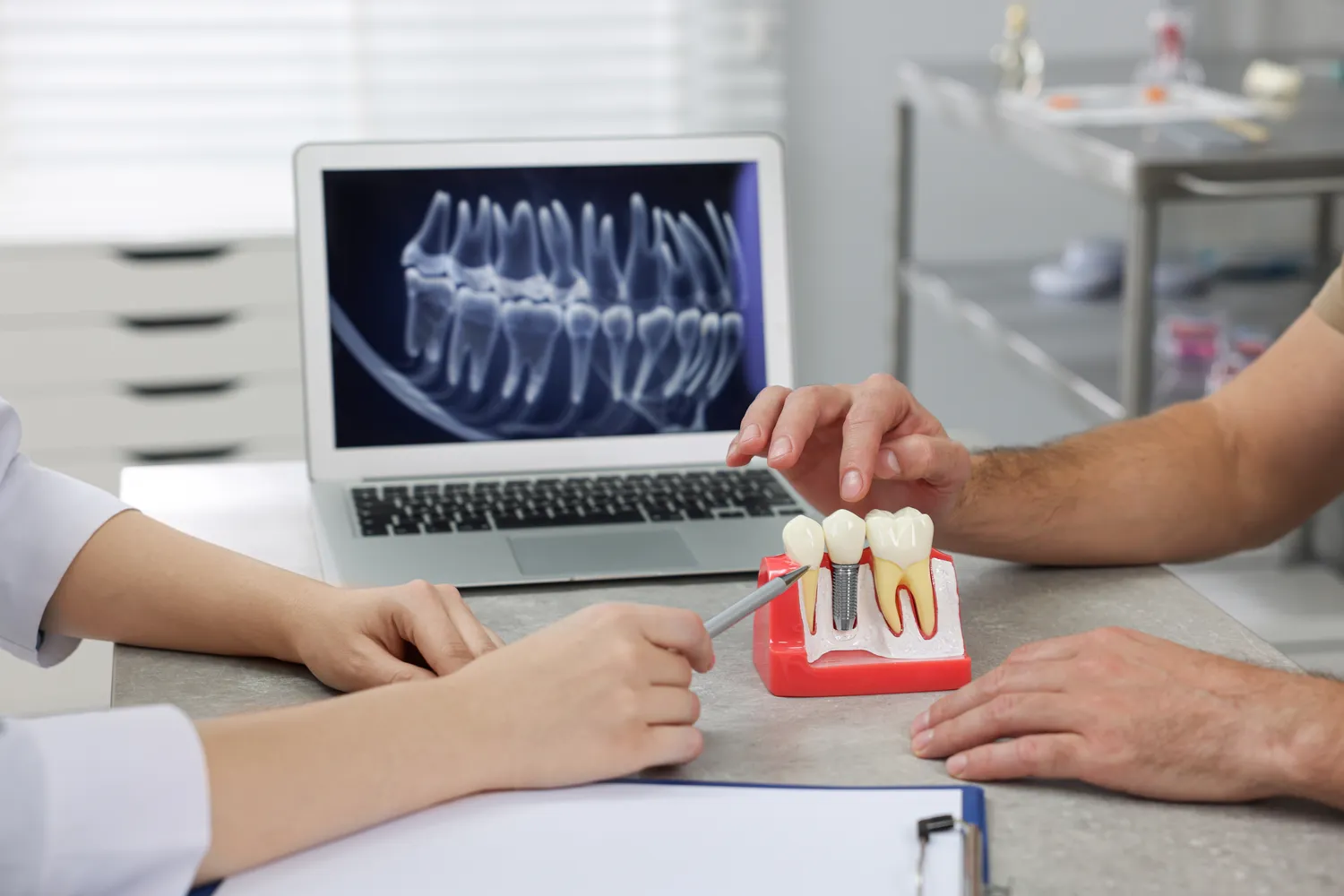
Proces leczenia kanałowego rozpoczyna się od dokładnej diagnostyki. Stomatolog przeprowadza wywiad z pacjentem, pytając o objawy, czas ich trwania i czynniki nasilające. Następnie wykonuje badanie kliniczne, oceniając stan zęba i okolicznych tkanek. Kluczowe jest wykonanie zdjęcia rentgenowskiego, które pozwala ocenić stan kości wokół wierzchołka korzenia, długość kanałów korzeniowych oraz obecność ewentualnych zmian zapalnych. Na podstawie zebranych informacji, lekarz planuje dalsze postępowanie i informuje pacjenta o przebiegu leczenia, jego przewidywanych etapach i ewentualnych trudnościach.
Kolejnym etapem jest przygotowanie pola zabiegowego. Ząb jest izolowany od reszty jamy ustnej za pomocą koferdamu, czyli specjalnej gumowej membrany, która zapobiega przedostawaniu się śliny i bakterii do pola zabiegowego oraz chroni pacjenta przed przypadkowym połknięciem narzędzi czy materiałów. Następnie, przy użyciu wiertła stomatologicznego, usuwana jest próchnica i otwierany jest dostęp do komory zęba. Po odsłonięciu komory, stomatolog usuwa całą zainfekowaną lub martwą miazgę zębową przy użyciu specjalnych narzędzi, takich jak pilniki endodontyczne. Narzędzia te są stopniowo coraz cieńsze i mają różne kształty, co pozwala na dokładne oczyszczenie całego systemu kanałów korzeniowych, aż do samego wierzchołka.
Po mechanicznym oczyszczeniu kanałów, następuje ich dokładna dezynfekcja. Do kanałów wprowadzane są płyny dezynfekujące, takie jak podchloryn sodu, które mają za zadanie zniszczyć pozostałe bakterie i rozpuścić tkanki organiczne. Proces płukania i dezynfekcji jest powtarzany kilkukrotnie, aby zapewnić jak największą czystość kanałów. Następnie kanały są osuszane, zazwyczaj przy użyciu sterylnych sączków papierowych. Po osuszeniu kanałów, następuje ich wypełnienie. Najczęściej stosowanym materiałem jest gutaperka, czyli naturalny polimer, który jest plastyczny po podgrzaniu i doskonale uszczelnia kanały. Gutaperka jest wprowadzana do kanałów w połączeniu z uszczelniaczem, który wypełnia wszelkie drobne przestrzenie. Po wypełnieniu kanałów, nadmiar materiału jest usuwany, a komora zęba jest tymczasowo lub ostatecznie zamykana wypełnieniem.
W niektórych przypadkach, zwłaszcza gdy ząb jest mocno zniszczony lub wymaga dodatkowego wzmocnienia, po leczeniu kanałowym może być konieczne zastosowanie wkładu koronowo-korzeniowego. Jest to element protetyczny, który jest osadzany w kanale korzeniowym i wystaje ponad poziom korony zęba, stanowiąc podstawę dla przyszłej korony protetycznej. Wkład ten może być wykonany z metalu lub włókna szklanego i jest cementowany w kanale przy użyciu specjalnego cementu. Po zakończeniu wszystkich procedur, ząb jest gotowy do założenia ostatecznego wypełnienia lub wykonania korony protetycznej, która zapewni mu pełną funkcjonalność i estetykę.
Kiedy można zastosować odbudowę zęba po leczeniu kanałowym
Odbudowa zęba po leczeniu kanałowym jest kluczowym etapem zapewniającym jego długoterminową funkcjonalność i estetykę. Decyzja o rodzaju i czasie odbudowy zależy od wielu czynników, takich jak stopień zniszczenia korony zęba, jego lokalizacja w łuku zębowym, siły zgryzowe działające na ten ząb oraz ogólny stan zdrowia jamy ustnej pacjenta. W przypadku niewielkich ubytków, gdy korona zęba jest w większości zachowana, lekarz może zdecydować o zastosowaniu tradycyjnego wypełnienia kompozytowego. Materiały kompozytowe są estetyczne, wytrzymałe i dobrze przylegają do tkanek zęba, przywracając mu pierwotny kształt i funkcję. Ważne jest, aby odbudowa była wykonana precyzyjnie, z dbałością o szczegóły, takie jak kształt guzków, punkty styczne z sąsiednimi zębami i prawidłowe wyprofilowanie powierzchni, aby zapewnić optymalne warunki zgryzowe i higienizacyjne.
W sytuacjach, gdy ząb jest znacznie osłabiony lub utracił znaczną część swojej korony, konieczne może być zastosowanie bardziej zaawansowanych metod odbudowy. Jedną z nich jest zastosowanie wkładu koronowo-korzeniowego. Wkład taki, wykonany zazwyczaj z metalu lub włókna szklanego, jest osadzany w jednym lub kilku kanałach korzeniowych, które zostały wcześniej przygotowane i wypełnione. Wkład ten stanowi stabilne podparcie dla przyszłej korony protetycznej, która całkowicie przykryje odbudowany ząb. Korony protetyczne mogą być wykonane z różnych materiałów, takich jak ceramika, porcelana czy cyrkon, w zależności od potrzeb estetycznych i funkcjonalnych. Wybór materiału zależy od lokalizacji zęba – w strefie estetycznej często stosuje się materiały w pełni ceramiczne, które doskonale imitują naturalny wygląd szkliwa.
Kolejną opcją, stosowaną w przypadkach rozległych zniszczeń lub gdy ząb wymaga wzmocnienia i poprawy estetyki, są licówki. Licówki to cienkie płatki materiału, najczęściej porcelany, które są przyklejane do przedniej powierzchni zęba. Pozwalają one na poprawę kształtu, koloru i długości zęba, a także na zamaskowanie drobnych niedoskonałości. Licówki są rozwiązaniem mniej inwazyjnym niż korony protetyczne, ponieważ wymagają jedynie minimalnego szlifowania szkliwa. Warto jednak zaznaczyć, że licówki nie są rozwiązaniem dla wszystkich pacjentów i nie zawsze są odpowiednie do odbudowy zębów po leczeniu kanałowym, zwłaszcza jeśli ząb jest mocno osłabiony lub ma problemy z pionowym ustawieniem.
Ważnym aspektem odbudowy jest również odpowiednie dobranie materiałów i technik do konkretnego przypadku. Stomatolog, po dokładnej ocenie stanu zęba i oczekiwań pacjenta, dobiera najlepszą metodę leczenia. W przypadku zębów martwych, które mają tendencję do ciemnienia, czasami konieczne jest przeprowadzenie wybielania wewnętrznego przed zastosowaniem ostatecznego wypełnienia lub korony. Wybielanie wewnętrzne polega na umieszczeniu środka wybielającego w komorze zęba, który stopniowo rozjaśnia jego przebarwienia. Procedura ta wymaga kilku wizyt i jest wykonywana pod ścisłą kontrolą lekarza.
Jakie są możliwe powikłania po leczeniu kanałowym i ich zapobieganie
Chociaż leczenie kanałowe jest procedurą o wysokiej skuteczności, jak każda interwencja medyczna, może wiązać się z pewnym ryzykiem wystąpienia powikłań. Jednym z najczęstszych problemów po zakończeniu leczenia jest utrzymujący się dyskomfort lub ból. W większości przypadków jest to normalna reakcja organizmu na zabieg i ustępuje samoistnie w ciągu kilku dni, zazwyczaj pod wpływem leków przeciwbólowych. Jednakże, jeśli ból jest silny, nawracający lub towarzyszą mu inne niepokojące objawy, takie jak obrzęk czy gorączka, może to świadczyć o niepełnym wyleczeniu, powtórnej infekcji lub innych komplikacjach, które wymagają dalszej diagnostyki i ewentualnego leczenia.
Innym potencjalnym powikłaniem jest niecałkowite wypełnienie kanałów korzeniowych. Jeśli kanały nie zostaną dokładnie oczyszczone i szczelnie wypełnione, mogą pozostać w nich resztki tkanki lub bakterie, które mogą doprowadzić do rozwoju nowej infekcji. Może to objawiać się bólem, tkliwością zęba, a na zdjęciu rentgenowskim widoczne mogą być zmiany zapalne wokół wierzchołka korzenia. W takich przypadkach często konieczne jest powtórne leczenie kanałowe, czyli rewizja endodontyczna, polegająca na usunięciu starego wypełnienia i ponownym oczyszczeniu oraz wypełnieniu kanałów. Ważne jest, aby pacjent zgłosił się do stomatologa jak najszybciej, gdy tylko zauważy niepokojące objawy, aby uniknąć poważniejszych konsekwencji.
Do rzadszych powikłań można zaliczyć perforację korzenia, czyli przypadkowe przebicie ściany kanału korzeniowego podczas leczenia. Może to utrudnić prawidłowe wypełnienie kanału i stworzyć drogę dla bakterii do okolicznych tkanek. Innym problemem może być złamanie narzędzia endodontycznego w kanale korzeniowym. Złamanie pilnika może uniemożliwić jego usunięcie i prawidłowe wypełnienie kanału, co zwiększa ryzyko niepowodzenia leczenia. W takich sytuacjach stomatolog musi ocenić sytuację i zdecydować o dalszym postępowaniu, które może obejmować próbę usunięcia fragmentu narzędzia, jego obejście lub, w skrajnych przypadkach, konieczność usunięcia zęba.
Aby zminimalizować ryzyko powikłań, kluczowe jest przestrzeganie zaleceń lekarza stomatologa po zabiegu. Należy stosować się do zaleceń dotyczących higieny jamy ustnej, unikać nadmiernego obciążania leczonego zęba, a także przyjmować przepisane leki przeciwbólowe i przeciwzapalne. Regularne wizyty kontrolne u stomatologa pozwalają na wczesne wykrycie ewentualnych problemów i podjęcie odpowiednich działań. Ważne jest również, aby leczenie kanałowe było przeprowadzane przez doświadczonego endodontę, który dysponuje odpowiednim sprzętem i wiedzą, aby zminimalizować ryzyko komplikacji. Dbanie o higienę jamy ustnej na co dzień, regularne wizyty profilaktyczne oraz unikanie urazów zębów to najlepsze sposoby na zapobieganie konieczności leczenia kanałowego.
„`