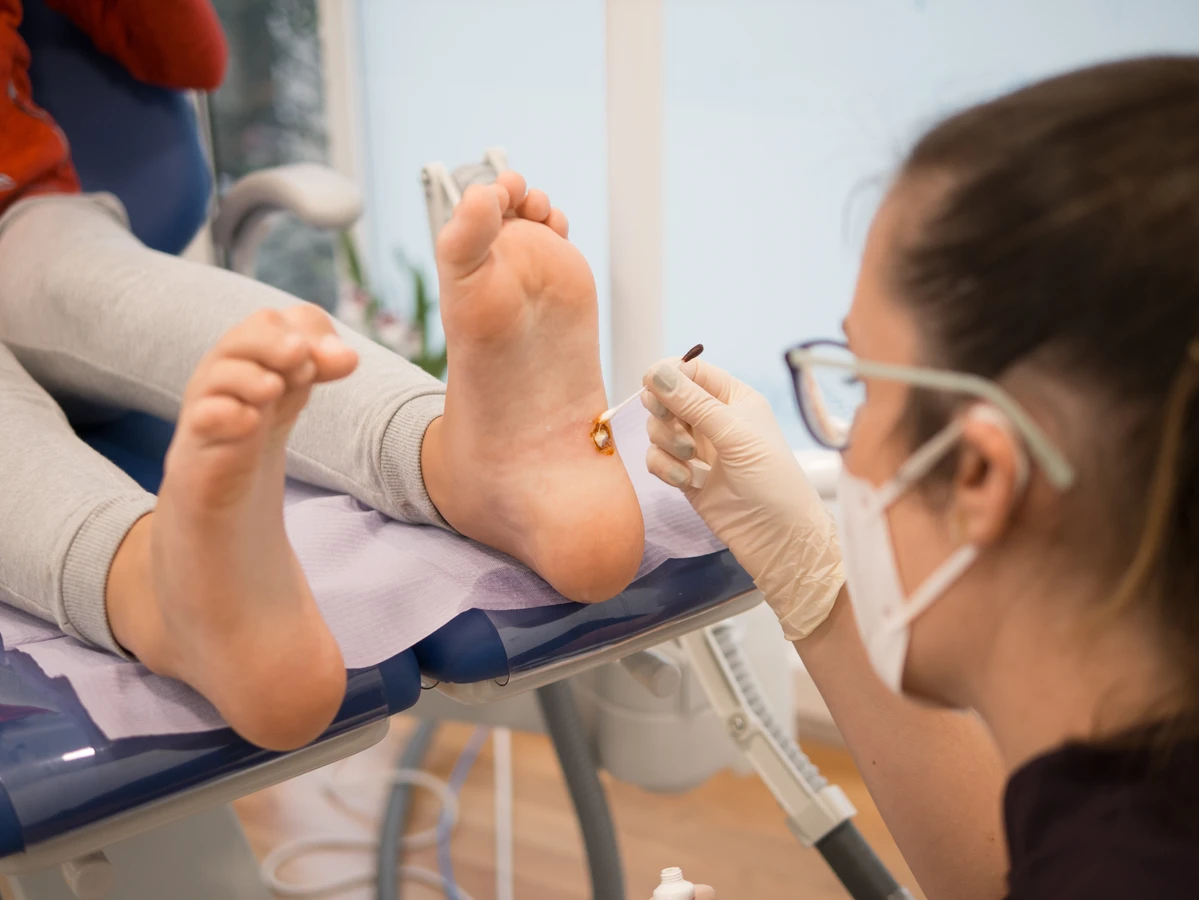
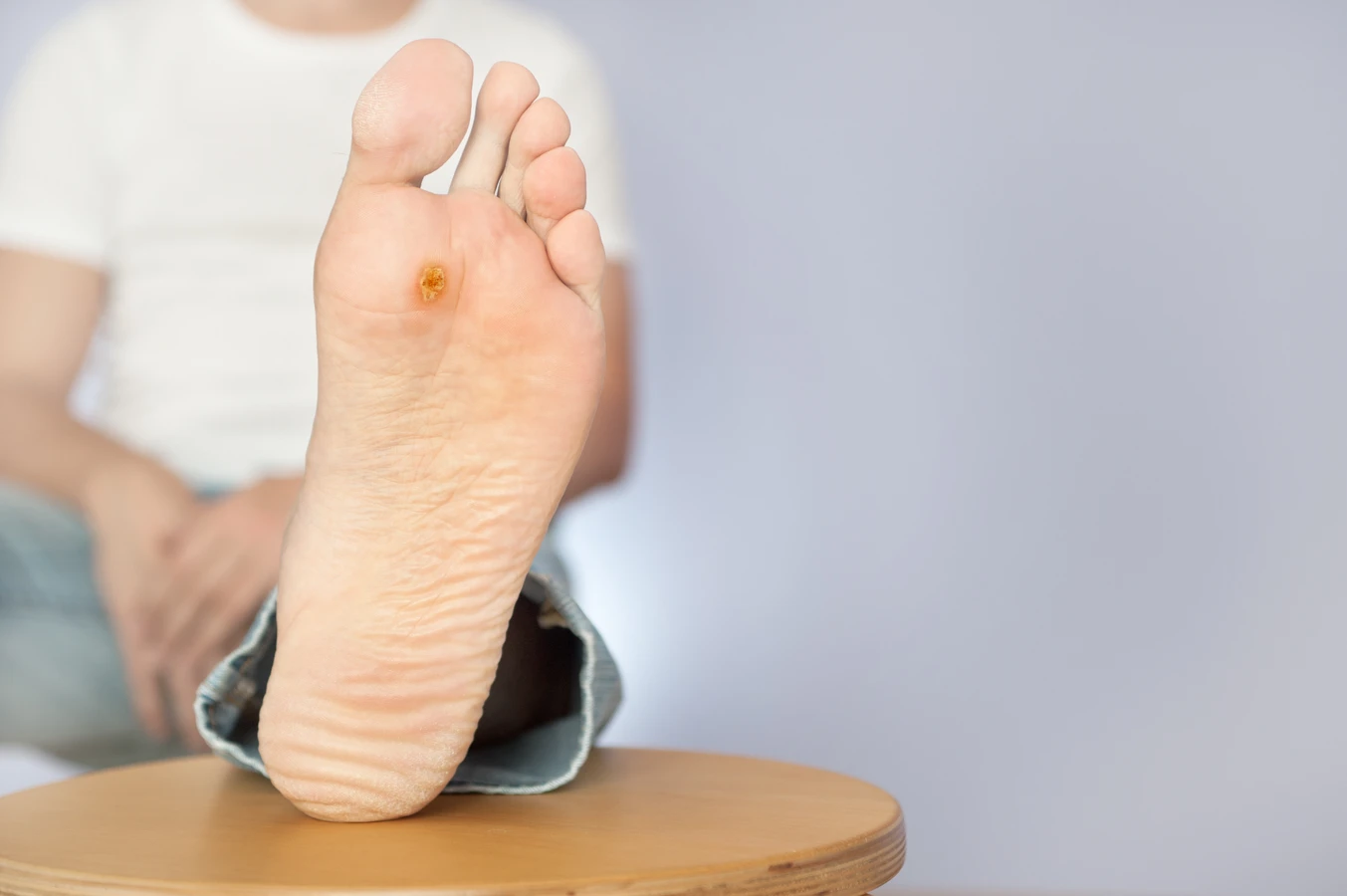
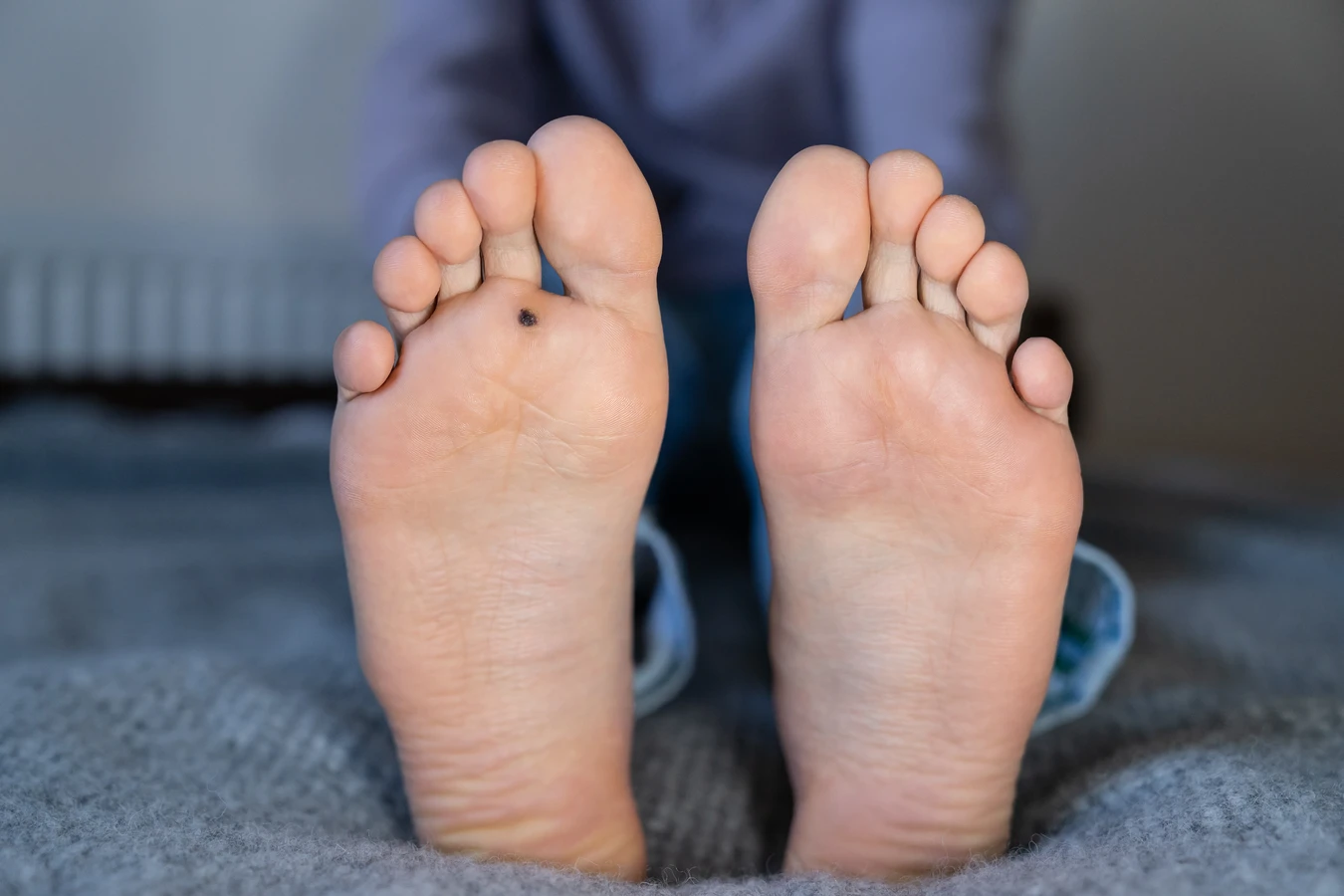
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć niegroźne dla zdrowia, mogą być uciążliwe, bolesne i stanowić problem estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Ten artykuł szczegółowo omawia, skąd biorą się kurzajki, jakie czynniki sprzyjają ich rozwojowi oraz jakie kroki można podjąć, aby zminimalizować ryzyko infekcji.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest bardzo rozpowszechniony. Istnieje ponad sto jego typów, z których niektóre atakują skórę, prowadząc do powstania brodawek, a inne błony śluzowe. Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi przedmiotami. Wirus przenika do organizmu przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia. Szczególnie podatne na infekcję są miejsca wilgotne i ciepłe, dlatego baseny, sauny, szatnie czy siłownie są miejscami, gdzie ryzyko zarażenia jest podwyższone.
Ważne jest, aby pamiętać, że obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Układ odpornościowy większości osób jest w stanie skutecznie zwalczyć wirusa, zapobiegając rozwojowi brodawek. Jednak osłabiona odporność, wynikająca ze stresu, chorób przewlekłych, niedoborów żywieniowych czy przyjmowania niektórych leków, może ułatwić wirusowi namnażanie się i manifestację w postaci kurzajek. Długotrwałe narażenie na wilgoć i ciepło, noszenie ciasnego obuwia czy brak odpowiedniej higieny mogą również sprzyjać rozwojowi infekcji.
Główne przyczyny powstawania kurzajek na ciele człowieka
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten powszechnie występujący wirus posiada wiele odmian, a te konkretne, które atakują skórę, są odpowiedzialne za nieestetyczne i czasami bolesne zmiany. Zrozumienie mechanizmu przenoszenia i rozwoju tej infekcji jest kluczowe dla profilaktyki. Wirus przenosi się głównie poprzez bezpośredni kontakt skóry z osobą zarażoną. Dotknięcie brodawki, a następnie własnej skóry, może skutkować przeniesieniem wirusa.
Dodatkowo, wirus HPV może przetrwać na powierzchniach, z którymi mają kontakt zainfekowane osoby. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, siłownie, a także wspólne łazienki i szatnie, stanowią idealne środowisko do rozprzestrzeniania się wirusa. Wystarczy niewielkie skaleczenie, otarcie czy nawet mikrouszkodzenie naskórka, aby wirus znalazł drogę do organizmu. Utrzymująca się wilgoć i ciepło sprzyjają namnażaniu się wirusa i rozwojowi brodawek.
Istotnym czynnikiem wpływającym na podatność na infekcję HPV jest kondycja układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu, niedoborów żywieniowych lub po przebytych infekcjach, są bardziej narażone na rozwój kurzajek. W takich przypadkach organizm ma trudności z zwalczeniem wirusa, co ułatwia mu rozmnażanie się i manifestację w postaci brodawek skórnych. Utrzymywanie zdrowego stylu życia, zbilansowana dieta i redukcja stresu mogą znacząco wpłynąć na wzmocnienie odporności i zmniejszenie ryzyka infekcji.
Jakie czynniki sprzyjają rozwojowi kurzajek na dłoniach i stopach
Dłonie i stopy, będące w ciągłym kontakcie z otoczeniem, są szczególnie narażone na infekcję wirusem HPV, który jest przyczyną kurzajek. Istnieje szereg czynników, które znacząco zwiększają ryzyko rozwoju tych zmian skórnych w tych obszarach. Jednym z kluczowych czynników jest kontakt z wirusem w miejscach publicznych, takich jak wspomniane wcześniej baseny, sauny, szatnie czy siłownie. Chodzenie boso w tych miejscach, a także korzystanie z wspólnych ręczników czy obuwia, sprzyja przenoszeniu wirusa.
Wilgotne środowisko skóry, które często występuje na dłoniach i stopach, stanowi idealne warunki dla namnażania się wirusa HPV. Nadmierne pocenie się, noszenie nieprzewiewnego obuwia, brak odpowiedniej higieny stóp mogą prowadzić do maceracji naskórka, czyli jego rozmiękania i osłabienia, co ułatwia wirusowi wniknięcie w głąb skóry. Uszkodzenia skóry, nawet te niewielkie, takie jak pęknięcia, otarcia czy zadrapania, stanowią „bramę” dla wirusa.
Dla osób z obniżoną odpornością, niezależnie od przyczyny, ryzyko rozwoju kurzajek jest znacznie wyższe. Osłabiony system immunologiczny ma trudności z efektywnym zwalczaniem wirusa, co pozwala mu na rozwój i manifestację. Czynniki takie jak przewlekły stres, niedobory witamin (szczególnie witaminy C i A), choroby autoimmunologiczne czy przyjmowanie leków immunosupresyjnych mogą znacząco osłabić naturalne mechanizmy obronne organizmu.
- Bezpośredni kontakt z wirusem HPV poprzez dotknięcie zainfekowanej skóry lub brodawki.
- Kontakt z przedmiotami i powierzchniami zanieczyszczonymi wirusem, zwłaszcza w wilgotnych i ciepłych środowiskach (baseny, sauny, siłownie).
- Osłabiony układ odpornościowy, spowodowany chorobami, stresem, niedoborami żywieniowymi lub przyjmowaniem leków.
- Drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, zadrapania, które stanowią wrota infekcji.
- Długotrwałe narażenie skóry na wilgoć i ciepło, sprzyjające namnażaniu się wirusa.
- Noszenie ciasnego, nieprzewiewnego obuwia, które prowadzi do nadmiernego pocenia się i maceracji naskórka stóp.
- Zaniedbania higieniczne, szczególnie w obrębie stóp.
- Wspólne korzystanie z przedmiotów osobistych, takich jak ręczniki, klapki czy obuwie.
Świadomość tych czynników pozwala na podjęcie odpowiednich działań profilaktycznych, które mogą znacznie zmniejszyć ryzyko zarażenia się wirusem HPV i rozwinięcia kurzajek.
Jak wirus brodawczaka ludzkiego prowadzi do powstania kurzajek
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą kurzajek. Kiedy wirus wniknie do komórek naskórka, zazwyczaj przez drobne uszkodzenia skóry, rozpoczyna się proces infekcji. HPV jest wirusem tropikalnym dla komórek nabłonkowych, co oznacza, że preferuje właśnie te rodzaje komórek, które tworzą zewnętrzną warstwę skóry. Po wniknięciu do komórki, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub pozostaje w niej w formie episomalnej.
Następnie wirus zaczyna wykorzystywać mechanizmy komórkowe do własnej replikacji. Proces ten prowadzi do nieprawidłowego i przyspieszonego podziału komórek naskórka w miejscu infekcji. Komórki te zaczynają się nadmiernie gromadzić, tworząc charakterystyczną, grudkowatą strukturę, którą rozpoznajemy jako kurzajkę. Wirus HPV wpływa na cykl komórkowy, zakłócając jego prawidłowe funkcjonowanie i prowadząc do powstawania wypukłych zmian.
Czas od momentu zakażenia wirusem HPV do pojawienia się widocznej kurzajki może być różny – od kilku tygodni do nawet kilku miesięcy. Jest to tzw. okres inkubacji. W tym czasie wirus namnaża się i powoduje zmiany w komórkach skóry, które nie są jeszcze widoczne gołym okiem. Układ odpornościowy często próbuje zwalczyć infekcję, co może prowadzić do samoistnego zaniku kurzajki po pewnym czasie. Jednak w przypadku osłabionej odporności lub obecności specyficznych typów wirusa, infekcja może utrzymać się i rozwijać.
Różne typy wirusa HPV wywołują różne rodzaje kurzajek. Na przykład, typy HPV-1 i HPV-4 są często odpowiedzialne za brodawki podeszwowe, które rosną w głąb skóry pod wpływem nacisku. Typy HPV-2, HPV-3 i HPV-7 mogą prowadzić do powstania brodawek zwykłych, najczęściej występujących na dłoniach i palcach. Zrozumienie tego mechanizmu jest kluczowe dla doboru odpowiedniej metody leczenia.
Jakie są najczęstsze rodzaje kurzajek i ich specyficzne przyczyny
Kurzajki, choć wszystkie wywołane przez wirusa brodawczaka ludzkiego (HPV), mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Każdy rodzaj kurzajki ma swoje specyficzne cechy oraz może być powiązany z określonymi typami wirusa i okolicznościami sprzyjającymi infekcji. Zrozumienie tych różnic jest pomocne w identyfikacji i leczeniu.
Najbardziej powszechnym rodzajem są brodawki zwykłe, często nazywane potocznie kurzajkami. Pojawiają się zazwyczaj na dłoniach, palcach, ale mogą również występować na kolanach i łokciach. Mają szorstką, nierówną powierzchnię i często przypominają kalafior. Są wywoływane przez typy wirusa HPV 2, 3, 7. Ich powstawaniu sprzyja kontakt z wirusem poprzez zadrapania czy skaleczenia, co często zdarza się podczas codziennych czynności.
Brodawki podeszwowe, znane również jako kurzajki na stopach, rosną na podeszwach stóp, gdzie nacisk podczas chodzenia powoduje, że wrastają do wewnątrz, zamiast rosnąć na zewnątrz. Mogą być bardzo bolesne, a ich powierzchnia często jest pokryta małymi czarnymi punkcikami, które są poprzeczne naczynia krwionośne. Wywoływane są głównie przez typy HPV 1 i 4. Infekcji sprzyja chodzenie boso w miejscach publicznych, takich jak baseny czy szatnie, gdzie wirus jest powszechnie obecny.
Następnym rodzajem są brodawki płaskie. Są one mniejsze, gładsze i często pojawiają się w skupiskach, zwłaszcza na twarzy, szyi, dłoniach i kolanach. Mogą mieć kolor skóry, białawy lub lekko brązowy. Ich pojawieniu się sprzyjają typy wirusa HPV 3 i 10. Ze względu na lokalizację na twarzy, często są wynikiem kontaktu przez zranienia skóry podczas golenia lub depilacji.
- Brodawki zwykłe (kurzajki): Najczęściej występujące, szorstkie, twarde narośla, typowo na dłoniach i palcach. Wywoływane przez wirusy HPV typu 2, 3, 7.
- Brodawki podeszwowe: Zlokalizowane na podeszwach stóp, często bolesne, rosnące do wewnątrz. Charakteryzują się obecnością czarnych punkcików. Wywoływane przez wirusy HPV typu 1, 4.
- Brodawki płaskie: Mniejsze, gładkie, często w skupiskach, pojawiające się na twarzy, szyi, dłoniach. Wywoływane przez wirusy HPV typu 3, 10.
- Brodawki nitkowate: Długie, cienkie narośla, pojawiające się najczęściej wokół ust, nosa i oczu. Wywoływane przez wirusy HPV typu 1, 2, 4.
- Brodawki okołopaznokciowe: Zlokalizowane wokół paznokci u rąk i nóg, mogą być bolesne i trudne do leczenia. Wywoływane przez różne typy wirusa HPV.
Istnieją również brodawki nitkowate, które mają charakterystyczny wydłużony kształt i często pojawiają się w okolicy ust, nosa lub oczu. Brodawki okołopaznokciowe to te, które wyrastają wokół paznokci u rąk i nóg. Każdy z tych typów wymaga specyficznego podejścia do leczenia, a prawidłowa diagnoza jest pierwszym krokiem do skutecznego pozbycia się problemu.
Jakie są sposoby zapobiegania kurzajkom i unikania nawrotów
Zapobieganie kurzajkom, choć nie zawsze w 100% skuteczne ze względu na powszechność wirusa HPV, jest możliwe i zalecane, szczególnie dla osób, które miały z nimi do czynienia w przeszłości. Kluczem jest unikanie kontaktu z wirusem oraz dbanie o silny układ odpornościowy. Podstawą profilaktyki jest unikanie miejsc, gdzie wirus HPV jest szczególnie aktywny, lub zachowanie szczególnej ostrożności w tych miejscach.
W miejscach publicznych o podwyższonym ryzyku, takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne. Pozwala to na stworzenie bariery między stopami a potencjalnie zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc zaleca się dokładne umycie i osuszenie stóp, aby zminimalizować wilgotność skóry, która sprzyja wirusom.
Higiena osobista odgrywa kluczową rolę. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami lub po dotknięciu własnych kurzajek, jest bardzo ważne. Należy unikać obgryzania paznokci i skórek wokół nich, ponieważ drobne uszkodzenia skóry mogą ułatwić wirusowi wniknięcie do organizmu. Podobnie, jeśli mamy kurzajki, należy unikać drapania ich, aby nie przenosić wirusa na inne części ciała.
Wzmocnienie układu odpornościowego jest fundamentalne w walce z wirusem HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które budują silną odporność. W przypadku osób z tendencją do nawrotów kurzajek, można rozważyć suplementację witamin (np. C, A, E) i minerałów (np. cynku), po konsultacji z lekarzem lub farmaceutą.
- Zachowanie ostrożności w miejscach publicznych: noszenie klapek na basenach, siłowniach, w saunach i hotelowych łazienkach.
- Unikanie bezpośredniego kontaktu z kurzajkami innych osób lub ich przedmiotami.
- Dbanie o higienę rąk i stóp: regularne mycie i dokładne osuszanie skóry.
- Ochrona skóry przed urazami: unikanie skaleczeń, otarć, zadrapań, szczególnie na dłoniach i stopach.
- Wzmocnienie układu odpornościowego: zdrowa dieta, aktywność fizyczna, wystarczająca ilość snu, unikanie stresu.
- Nie dzielenie się osobistymi przedmiotami, takimi jak ręczniki, klapki czy obuwie.
- Szybkie reagowanie na pojawienie się nawet niewielkich zmian skórnych i konsultacja z lekarzem w celu ich oceny i ewentualnego leczenia.
- Unikanie obgryzania paznokci i skórek wokół nich.
W przypadku nawrotów kurzajek, ważne jest, aby nie lekceważyć problemu i ponownie skonsultować się z lekarzem lub dermatologiem. Mogą istnieć inne czynniki wpływające na nawracające infekcje, które wymagają szczególnego podejścia. Czasem skuteczne okazuje się stosowanie preparatów zwiększających odporność miejscową skóry lub stosowanie profilaktycznych środków o działaniu antywirusowym.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Wczesne zgłoszenie się do lekarza może zapobiec powikłaniom, przyspieszyć leczenie i uniknąć niepotrzebnego cierpienia. Niektóre rodzaje zmian skórnych mogą imitować kurzajki, dlatego ważna jest profesjonalna diagnoza.
Jeśli kurzajka jest bardzo bolesna, szybko rośnie, krwawi lub zmienia kolor, należy niezwłocznie skonsultować się z lekarzem. Może to świadczyć o rozwoju stanu zapalnego, infekcji bakteryjnej lub rzadkich przypadkach zmian nowotworowych. Szczególną ostrożność należy zachować w przypadku pojawienia się nowych zmian skórnych, które nie przypominają typowych kurzajek.
Osoby z cukrzycą lub innymi schorzeniami, które wpływają na krążenie lub gojenie się ran, powinny być szczególnie ostrożne. Nawet niewielka kurzajka na stopie u takiej osoby może prowadzić do poważnych komplikacji, dlatego zaleca się konsultację lekarską przed podjęciem jakiegokolwiek leczenia. Podobnie, osoby z osłabionym układem odpornościowym, np. po przeszczepach narządów lub w przebiegu chorób autoimmunologicznych, powinny skonsultować się z lekarzem w sprawie leczenia kurzajek.
Lekarz lub dermatolog może zaoferować bardziej zaawansowane metody leczenia, które są niedostępne w warunkach domowych. Należą do nich m.in. kriodekstrukcja (wymrażanie ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia czy miejscowe aplikacje silniejszych preparatów chemicznych. W niektórych przypadkach, gdy kurzajka jest oporna na standardowe leczenie, lekarz może zdecydować o konieczności chirurgicznego usunięcia zmiany lub zastosowania terapii doustnej.
- Kurzajka jest bardzo bolesna, szybko rośnie, krwawi lub zmienia kolor.
- Pojawiają się nowe zmiany skórne, które nie wyglądają jak typowe kurzajki.
- Kurzajka znajduje się w okolicy oczu, narządów płciowych lub na błonach śluzowych.
- Kurzajki nawracają pomimo stosowania domowych metod leczenia.
- Pacjent cierpi na cukrzycę, zaburzenia krążenia lub ma obniżoną odporność.
- Kurzajka powoduje znaczny dyskomfort lub problemy natury estetycznej, które wpływają na jakość życia.
- Istnieją wątpliwości co do diagnozy zmiany skórnej.
Warto pamiętać, że samoleczenie, zwłaszcza w przypadku niepewności co do charakteru zmiany, może prowadzić do powikłań, takich jak blizny, zakażenia wtórne lub rozsiew wirusa. Dlatego w razie jakichkolwiek wątpliwości, zawsze lepiej skonsultować się z lekarzem.