„`html
Leczenie kanałowe, znane również jako endodontyczne, jest procedurą ratującą ząb, która ma na celu usunięcie zainfekowanej lub martwej miazgi z wnętrza korzenia zęba. Jest to często ostatnia deska ratunku, zanim konieczna stanie się ekstrakcja zęba. Jednakże, istnieją sytuacje, w których nawet najlepszy endodonta może stwierdzić, że dalsze leczenie kanałowe nie przyniesie pożądanych rezultatów lub jest wręcz niezalecane. Zrozumienie tych momentów jest kluczowe dla podjęcia świadomej decyzji i uniknięcia niepotrzebnego cierpienia oraz kosztów.
Decyzja o tym, czy leczenie kanałowe jest jeszcze możliwe i opłacalne, zależy od wielu czynników. Wiek pacjenta, ogólny stan zdrowia, stopień zaawansowania infekcji, stan kości otaczającej ząb oraz możliwości zachowania funkcjonalności zęba po leczeniu – to wszystko ma znaczenie. Czasami prosty zabieg endodontyczny może uratować ząb na lata, innym razem nawet najbardziej zaawansowane techniki nie są w stanie odwrócić procesów destrukcyjnych. Ważne jest, aby pamiętać, że stomatologia rozwija się dynamicznie, a nowe metody diagnostyczne i terapeutyczne stale poszerzają możliwości zachowania zębów, które kiedyś uznawano za beznadziejne przypadki. Niemniej jednak, pewne granice są nieprzekraczalne.
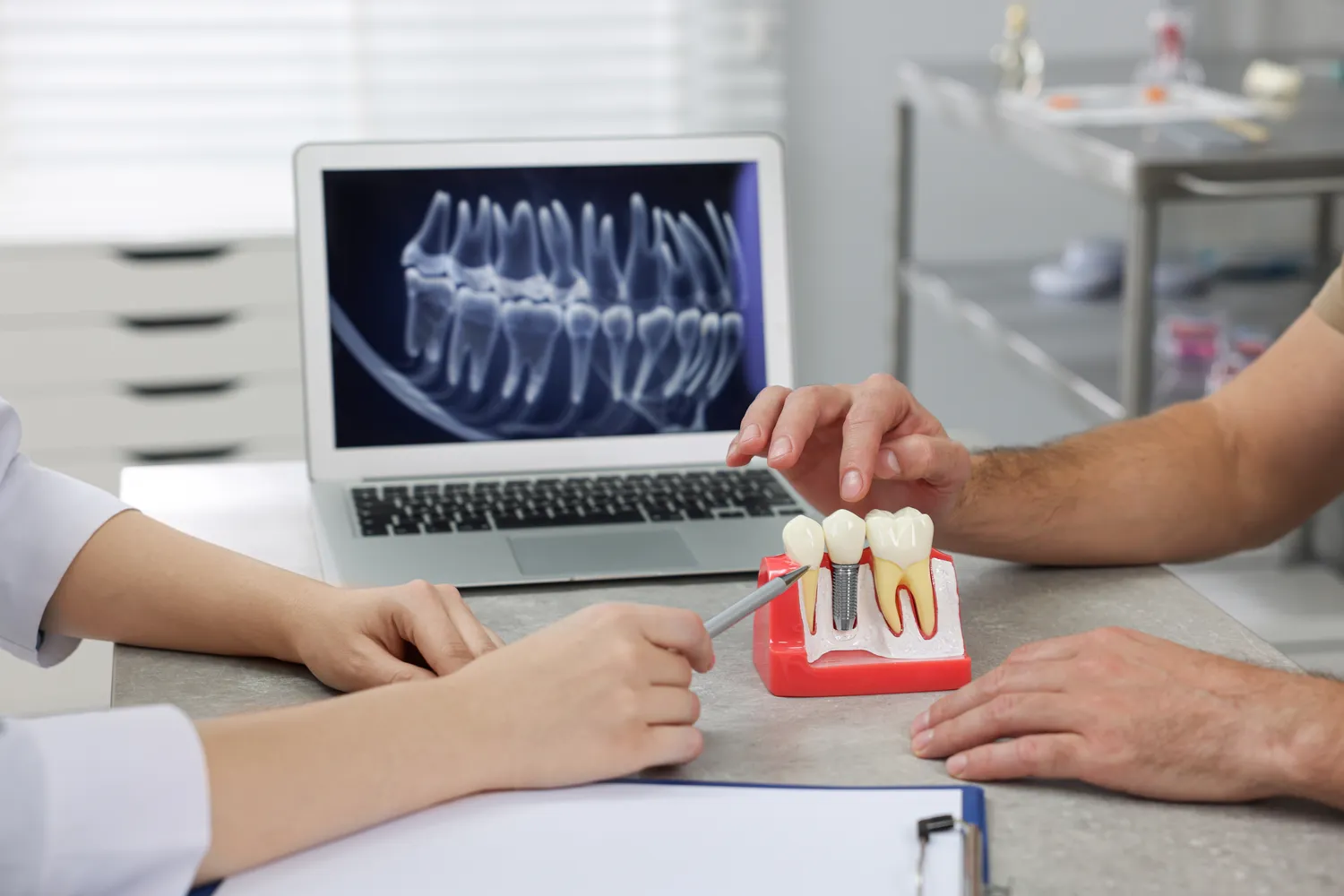
Zanim podejmiemy decyzję o leczeniu kanałowym, warto skonsultować się z doświadczonym stomatologiem, który przeprowadzi dokładną diagnostykę. Obejmuje ona zazwyczaj badanie kliniczne, przegląd historii medycznej pacjenta oraz wykonanie zdjęć rentgenowskich, a w bardziej skomplikowanych przypadkach tomografii komputerowej (CBCT). Te narzędzia pozwalają ocenić stopień uszkodzenia miazgi, obecność zmian zapalnych w okolicy wierzchołka korzenia, stan kości oraz anatomię korzeni zęba. Na podstawie zebranych informacji lekarz będzie mógł przedstawić realne rokowania i omówić alternatywne metody leczenia, jeśli leczenie kanałowe okaże się nieodpowiednie.
Czynniki wskazujące, że leczenie kanałowe mogło okazać się nieskuteczne
Istnieje szereg sygnałów i objawów, które mogą sugerować, że leczenie kanałowe zostało przeprowadzone, ale nie przyniosło oczekiwanych rezultatów, lub że zostało przeprowadzone w momencie, gdy ząb był już w zbyt zaawansowanym stadium uszkodzenia. Wśród najczęstszych problemów, które mogą wystąpić po leczeniu endodontycznym, znajduje się utrzymujący się ból. Choć pewien dyskomfort po zabiegu jest normalny, silny lub długotrwały ból, który nie ustępuje po kilku dniach, może świadczyć o niedopełnieniu kanałów, pozostawieniu fragmentów zainfekowanej tkanki, pęknięciu korzenia lub rozwijającym się stanie zapalnym. Kolejnym sygnałem ostrzegawczym jest obrzęk w okolicy zęba lub szczęki, który może wskazywać na obecność ropnia lub aktywnego stanu zapalnego.
Nawracające infekcje, objawiające się pojawieniem się przetoki (małego otworu w dziąśle, z którego może sączyć się ropa) lub nieprzyjemnym posmakiem w ustach, również sugerują, że proces zapalny nie został całkowicie wyeliminowany. Zmiany na zdjęciach rentgenowskich są nieocenionym narzędziem diagnostycznym. W przypadku nieskutecznego leczenia kanałowego, na obrazie radiologicznym często widoczne są zmiany okołowierzchołkowe, takie jak torbiele, ziarniniaki czy ogniska osteolityczne, które mogą się powiększać pomimo przeprowadzonego zabiegu. Czasem problemem jest również brak prawidłowego uszczelnienia kanałów korzeniowych, co ułatwia ponowne namnażanie się bakterii.
Warto zwrócić uwagę na stan całego zęba. Jeśli ząb po leczeniu kanałowym jest bardzo osłabiony, kruchy, pęknięty lub uległ znacznemu przebarwieniu, jego dalsze użytkowanie może być problematyczne. W takich przypadkach, nawet jeśli leczenie endodontyczne technicznie było przeprowadzone poprawnie, dalsze próby jego ratowania mogą być nieopłacalne z punktu widzenia biomechaniki i estetyki. Niekiedy dochodzi do perforacji korzenia, czyli uszkodzenia jego ściany, które może powstać podczas leczenia kanałowego lub być wynikiem wcześniejszego urazu. Takie uszkodzenie często dyskwalifikuje ząb z dalszego leczenia endodontycznego.
Główne powody, dla których leczenie kanałowe okazuje się nieopłacalne
Istnieje kilka kluczowych powodów, dla których stomatolodzy mogą uznać leczenie kanałowe za nieopłacalne lub mało rokujące. Jednym z najważniejszych jest zaawansowane pęknięcie korzenia. Gdy pęknięcie obejmuje znaczną część korzenia lub sięga w kierunku powierzchni żującej, prognozy dla leczenia endodontycznego są zazwyczaj bardzo złe. Bakterie łatwo wnikają w szczelinę, prowadząc do przewlekłego stanu zapalnego i uszkodzenia otaczających tkanek. W takich przypadkach ekstrakcja zęba jest często jedynym rozwiązaniem.
Kolejnym poważnym przeciwwskazaniem są rozległe zmiany zapalne i kostne wokół wierzchołka korzenia, które są widoczne na zdjęciach rentgenowskich lub tomografii komputerowej. Jeśli proces zapalny doprowadził do znacznego zniszczenia kości, a nawet do utraty przyczepu ozębnej, szanse na regenerację tkanki i stabilne utrzymanie zęba po leczeniu kanałowym są minimalne. Dotyczy to szczególnie sytuacji, gdy zmiany są wieloletnie i uległy zwłóknieniu lub skostnieniu, co utrudnia ich usunięcie i regenerację.
Oto kilka dodatkowych czynników, które mogą wpływać na decyzję o nieprzeprowadzaniu leczenia kanałowego:
- Znaczne zniszczenie korony zęba, uniemożliwiające jego późniejsze odbudowanie protetyczne w sposób funkcjonalny i estetyczny.
- Obecność nieleczonych lub źle przeleczonych kanałów korzeniowych, które są trudne do ponownego opracowania ze względu na złożoną anatomię, obecność zrostów, zakrzywień lub obecność narzędzi endodontycznych złamanych w kanale.
- Choroby przyzębia w zaawansowanym stadium, które prowadzą do utraty kości i rozchwiania zęba, sprawiając, że nawet udane leczenie kanałowe nie zapewni mu stabilności.
- Niska jakość odbudowy protetycznej po wcześniejszym leczeniu kanałowym, która nie zabezpiecza zęba przed przeciążeniami lub ponownym zakażeniem.
- Ogólny stan zdrowia pacjenta, który może wpływać na proces gojenia lub zwiększać ryzyko powikłań po zabiegu.
Kiedy leczenie kanałowe jest niemożliwe ze względu na anatomię zęba
Anatomia zęba, choć zwykle dobrze poznana przez endodontów, czasami stanowi barierę nie do pokonania dla skutecznego leczenia kanałowego. Dotyczy to szczególnie przypadków nietypowej budowy systemu korzeniowego. Zęby wielokorzeniowe, takie jak trzonowce, mogą posiadać bardzo wąskie, zakrzywione lub zrośnięte kanały, których opracowanie mechaniczne jest niezwykle trudne. Znalezienie ujść kanałów, ich dokładne poszerzenie i dezynfekcja mogą okazać się niemożliwe, co zwiększa ryzyko pozostawienia obszarów zainfekowanej tkanki.
Specyficzną trudnością są kanały dodatkowe, boczne lub istmowe połączenia między kanałami głównymi. Jeśli te struktury nie zostaną odpowiednio oczyszczone i wypełnione, mogą stanowić rezerwuar bakterii, prowadząc do niepowodzenia leczenia. W niektórych przypadkach zęby mogą mieć bardzo dużą liczbę kanałów w porównaniu do ich wielkości, co komplikuje cały proces. Również obecność dodatkowego kanału korzeniowego, który nie jest widoczny na standardowym zdjęciu rentgenowskim, może prowadzić do błędnej diagnozy i nieskutecznego leczenia.
Innym aspektem anatomicznym, który może uniemożliwić leczenie kanałowe, jest nadmierne zwężenie lub całkowite zamknięcie światła kanałów korzeniowych. Zjawisko to często występuje w przypadku zębów, które przeszły uraz lub w wyniku naturalnych procesów starzenia się miazgi. Próba udrożnienia tak zwężonych kanałów może prowadzić do perforacji korzenia lub złamania narzędzia, co dyskwalifikuje ząb z dalszego leczenia. Oto przykłady sytuacji anatomicznych, w których leczenie kanałowe może być bardzo trudne lub niemożliwe:
- Zęby z bardzo wąskimi, zakrzywionymi lub uformowanymi w litery „C” kanałami.
- Obecność perforacji korzenia, która nie została z powodzeniem zaopatrzona.
- Złamane narzędzia endodontyczne w kanale, które uniemożliwiają dalsze opracowanie lub wypełnienie.
- Duża liczba dodatkowych, trudno dostępnych kanałów bocznych.
- Całkowite lub częściowe zamknięcie światła kanałów korzeniowych.
Kiedy decyzja o leczeniu kanałowym jest podejmowana zbyt późno
Czasami nawet najbardziej doświadczony stomatolog staje przed dylematem, kiedy podjęcie decyzji o leczeniu kanałowym jest już zbyt późne, aby zapewnić sukces terapeutyczny. Opóźnienie w diagnozie i leczeniu jest jednym z głównych winowajców. Zęby z martwą miazgą, które przez długi czas pozostają nieleczone, stają się podatne na infekcje bakteryjne. Bakterie te, wraz z produktami rozpadu tkanki miazgi, mogą prowadzić do rozwoju przewlekłego stanu zapalnego w tkankach okołowierzchołkowych. Im dłużej proces zapalny trwa, tym większe jest ryzyko powstania zmian kostnych, takich jak torbiele czy ziarniniaki, które mogą znacząco osłabić strukturę kości.
Gdy proces zapalny jest bardzo zaawansowany, może dojść do resorpcji kości, czyli jej stopniowego zaniku. W skrajnych przypadkach kość otaczająca wierzchołek korzenia może ulec niemal całkowitemu zniszczeniu. W takiej sytuacji, nawet jeśli uda się prawidłowo oczyścić i wypełnić kanały korzeniowe, ząb może być niestabilny i niezdolny do przenoszenia obciążeń żuciowych. Utrata kości może być na tyle duża, że dalsze zachowanie zęba jest niemożliwe, a jego usunięcie staje się jedynym rozwiązaniem. Dotyczy to zwłaszcza zębów, które były już leczone kanałowo w przeszłości, a infekcja powróciła lub rozwinęła się nowa.
Kolejnym czynnikiem, który może sprawić, że leczenie kanałowe będzie zbyt późne, jest uszkodzenie zęba, które nastąpiło przed lub w trakcie poprzednich procedur stomatologicznych. Na przykład, jeśli ząb był leczony kanałowo wielokrotnie, każda kolejna procedura może osłabiać jego strukturę. Utrata znacznej ilości tkanki zęba, spowodowana próchnicą, urazem, lub poprzednimi zabiegami, może uniemożliwić odpowiednie odbudowanie zęba po leczeniu kanałowym. Bez możliwości zapewnienia szczelności i wytrzymałości korony zęba, leczenie kanałowe może okazać się nieefektywne w dłuższej perspektywie.
Warto również wspomnieć o wpływie ogólnego stanu zdrowia pacjenta na rokowania leczenia kanałowego. Choroby przewlekłe, takie jak cukrzyca, choroby autoimmunologiczne, czy obniżona odporność, mogą znacząco utrudniać proces gojenia i zwiększać ryzyko powikłań. W takich przypadkach, nawet jeśli nie ma przeciwwskazań anatomicznych czy radiologicznych, lekarz może zalecić bardziej ostrożne podejście i rozważyć alternatywne metody leczenia, jeśli takie istnieją. Decyzja o podjęciu leczenia kanałowego zawsze powinna być poprzedzona dokładną analizą wszystkich czynników ryzyka.
Alternatywne metody leczenia, gdy leczenie kanałowe nie jest już opcją
Gdy leczenie kanałowe okazuje się niemożliwe lub nieopłacalne, stomatologia oferuje szereg alternatywnych rozwiązań, które mają na celu przywrócenie funkcji żucia, estetyki uśmiechu oraz zdrowia jamy ustnej. Najczęściej stosowaną i najbardziej radykalną metodą jest ekstrakcja zęba, czyli jego usunięcie. Jest to jednak rozwiązanie ostateczne, które powinno być stosowane tylko wtedy, gdy inne metody zawiodły lub nie są możliwe. Po usunięciu zęba, często konieczne jest zastąpienie go sztucznym odpowiednikiem, aby zapobiec przemieszczaniu się zębów sąsiednich, problemom z zgryzem i ewentualnym trudnościom w jedzeniu.
Najpopularniejszą metodą odtworzenia brakującego zęba jest implantacja. Implant dentystyczny to niewielki, tytanowy element, który jest wszczepiany w kość szczęki lub żuchwy w miejscu utraconego korzenia zęba. Po okresie gojenia i zrośnięcia implantu z kością, na nim osadza się koronę protetyczną, która wyglądem i funkcją przypomina naturalny ząb. Implanty są bardzo trwałe i stanowią doskonałe rozwiązanie estetyczne i funkcjonalne, jednak wymagają odpowiedniej ilości tkanki kostnej i dobrego stanu zdrowia ogólnego pacjenta.
Innymi opcjami, gdy leczenie kanałowe jest niemożliwe, są:
- Mosty protetyczne: Jest to rozwiązanie, które polega na wykonaniu sztucznego zęba (lub kilku zębów) zamocowanego na filarach, którymi są naturalne zęby pacjenta, znajdujące się po obu stronach luki po brakującym zębie. Zęby filarowe muszą zostać oszlifowane, aby można było na nich osadzić most.
- Protezy ruchome: Są to uzupełnienia protetyczne, które pacjent może samodzielnie wyjmować z jamy ustnej. Mogą być częściowe (uzupełniając kilka brakujących zębów) lub całkowite (zastępując wszystkie zęby w szczęce lub żuchwie). Protezy ruchome są zazwyczaj mniej komfortowe i stabilne niż implanty czy mosty, ale stanowią często jedyną dostępną opcję dla osób z ograniczonym budżetem lub przeciwwskazaniami do innych metod.
- Chirurgia odtwórcza kości: W przypadkach, gdy ilość kości jest niewystarczająca do wszczepienia implantu, można zastosować techniki regeneracji kości, takie jak sterowana regeneracja tkanki kostnej (GBR) lub przeszczepy kości. Po odpowiednim czasie regeneracji możliwe jest wszczepienie implantu.
Wybór odpowiedniej metody zależy od wielu czynników, w tym od lokalizacji i liczby brakujących zębów, stanu zdrowia jamy ustnej i ogólnego pacjenta, a także jego preferencji i możliwości finansowych. Konsultacja z doświadczonym protetykiem stomatologicznym jest kluczowa w procesie podejmowania decyzji.
„`