„`html
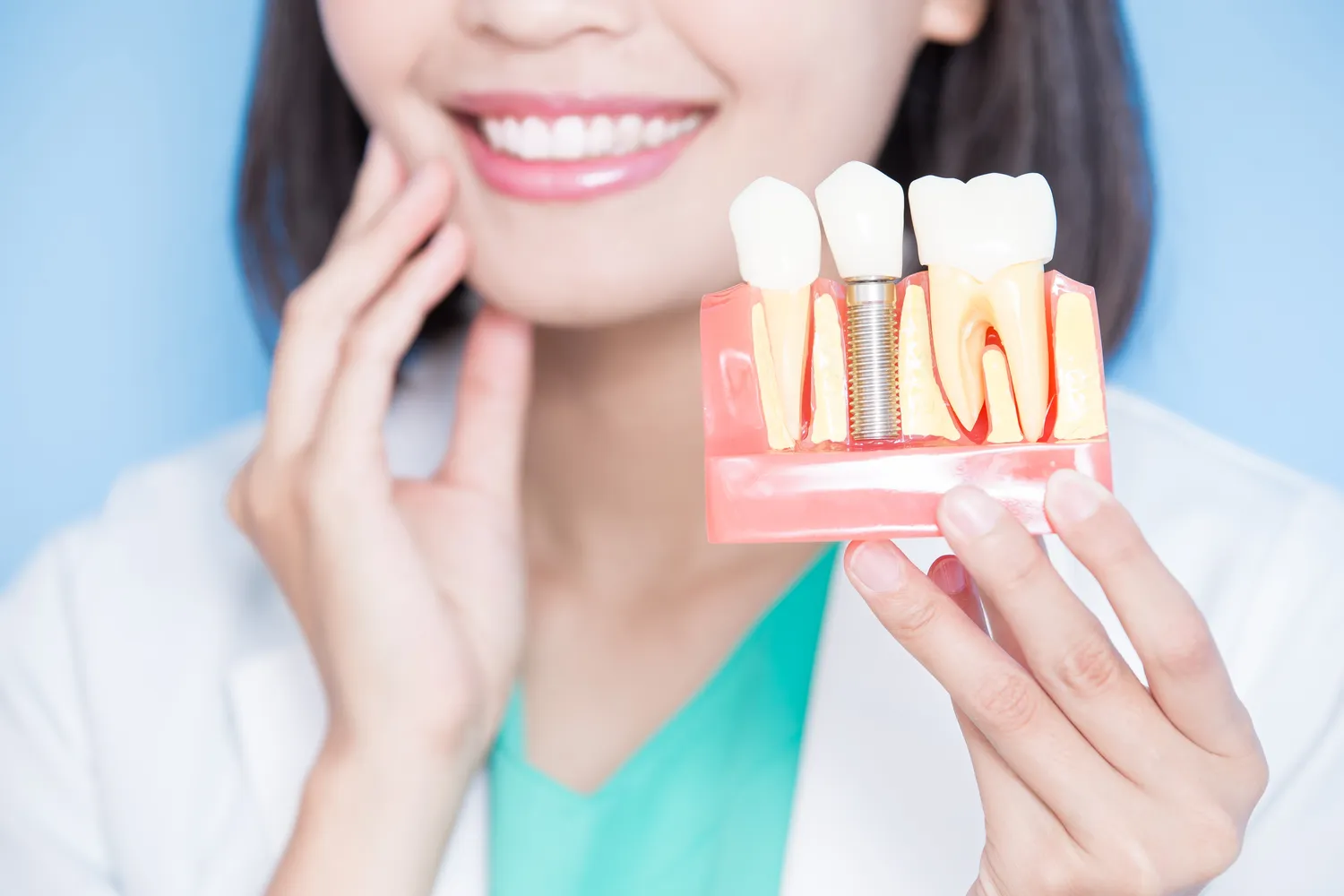
Decyzja o wszczepieniu implantów stomatologicznych jest często podyktowana chęcią odzyskania pełnej funkcjonalności i estetyki uśmiechu. Implanty oferują trwałe i estetyczne rozwiązanie problemu utraty zębów, jednak nie są one pozbawione pewnych ograniczeń. Zanim zdecydujesz się na ten rodzaj leczenia, kluczowe jest zrozumienie potencjalnych przeciwwskazań. Wiedza ta pozwoli Ci uniknąć nieprzyjemnych komplikacji i zapewni, że leczenie będzie bezpieczne i skuteczne. Wśród głównych czynników, które mogą wykluczyć pacjenta z możliwości wszczepienia implantów, znajdują się pewne schorzenia ogólnoustrojowe, stan higieny jamy ustnej, a także nawyki życiowe. Nie należy lekceważyć żadnego z tych aspektów, ponieważ mają one bezpośredni wpływ na proces gojenia, integrację implantu z kością oraz jego długoterminowe utrzymanie.
Zrozumienie implantów przeciwwskazań jest fundamentalnym krokiem w procesie planowania leczenia protetycznego. Pozwala ono nie tylko na uniknięcie potencjalnych problemów zdrowotnych, ale także na świadomy wybór alternatywnych metod uzupełnienia braków zębowych, jeśli implanty okażą się niewskazane. Dobry stomatolog zawsze przeprowadzi szczegółowy wywiad medyczny i stomatologiczny, a także zleci odpowiednie badania diagnostyczne, aby ocenić Twoją predyspozycję do zabiegu. Pamiętaj, że Twoje zdrowie jest priorytetem, a wszelkie wątpliwości dotyczące przeciwwskazań powinny być omówione z lekarzem prowadzącym. Tylko kompleksowa ocena stanu zdrowia pacjenta pozwala na bezpieczne i zadowalające przeprowadzenie procedury implantacji.
Zrozumienie przeciwwskazań dla implantów kluczowe dla bezpieczeństwa pacjenta
Proces implantacji zębowej, choć zazwyczaj bezpieczny i przewidywalny, może być utrudniony lub wręcz niemożliwy do przeprowadzenia u pacjentów z pewnymi specyficznymi schorzeniami lub w określonych sytuacjach klinicznych. Dokładna ocena stanu zdrowia pacjenta przed zabiegiem jest absolutnie niezbędna, aby zminimalizować ryzyko powikłań i zapewnić optymalne warunki do integracji implantu z tkanką kostną. Niektóre choroby przewlekłe, jeśli nie są odpowiednio kontrolowane, mogą znacząco obniżyć zdolność organizmu do regeneracji i gojenia, co jest kluczowe dla sukcesu implantacji. Ponadto, pewne przyjmowane leki mogą wpływać na proces krzepnięcia krwi lub osłabiać układ odpornościowy, co również stanowi potencjalne przeciwwskazanie.
Należy podkreślić, że wiele z tych przeciwwskazań ma charakter względny, co oznacza, że po odpowiednim przygotowaniu pacjenta, konsultacji ze specjalistami lub po ustabilizowaniu stanu zdrowia, zabieg implantacji może być jednak możliwy. Kluczem jest indywidualne podejście i ścisła współpraca z zespołem medycznym. Lekarz dentysta, często we współpracy z lekarzem rodzinnym lub specjalistą chorób, z którymi zmaga się pacjent, dokonuje oceny ryzyka i korzyści, aby podjąć najlepszą decyzję terapeutyczną. Ignorowanie potencjalnych przeciwwskazań może prowadzić do poważnych konsekwencji, takich jak brak osteointegracji, infekcje, utrata implantu, a nawet uszkodzenie kości szczęki lub żuchwy. Dlatego tak ważne jest, aby pacjent był w pełni szczery podczas wywiadu medycznego i nie ukrywał żadnych informacji dotyczących swojego stanu zdrowia.
Choroby ogólnoustrojowe jako istotne implanty przeciwwskazania dla zabiegu
Choroby ogólnoustrojowe stanowią jedną z głównych kategorii przeciwwskazań do wszczepienia implantów stomatologicznych. Wiele schorzeń przewlekłych, zwłaszcza tych nieleczonych lub źle kontrolowanych, może negatywnie wpływać na proces gojenia, zdolność tkanki kostnej do regeneracji i integracji z implantem, a także na ogólną odporność organizmu na infekcje. Pacjenci zmagający się z nieuregulowaną cukrzycą są szczególnie narażeni na problemy z gojeniem ran i zwiększone ryzyko infekcji w miejscu wszczepienia implantu. Wysoki poziom glukozy we krwi może upośledzać funkcje układu odpornościowego i spowalniać procesy naprawcze tkanek.
Pacjenci po przebytych lub aktualnie leczonych nowotworach, zwłaszcza poddawani radioterapii w obrębie głowy i szyi, również mogą stanowić grupę ryzyka. Promieniowanie może prowadzić do niedokrwienia tkanki kostnej, zmniejszenia jej zdolności do regeneracji i zwiększenia podatności na infekcje. W takich przypadkach często konieczne jest przeprowadzenie dodatkowych badań, takich jak tomografia komputerowa, aby ocenić jakość kości. Osoby z chorobami autoimmunologicznymi, takimi jak toczeń rumieniowaty układowy czy reumatoidalne zapalenie stawów, mogą mieć zaburzenia odpowiedzi immunologicznej, które mogą wpływać na akceptację implantu przez organizm i proces gojenia. Należy również zwrócić uwagę na choroby układu krążenia, szczególnie te związane z zakrzepicą, które mogą wymagać stosowania leków przeciwkrzepliwych, co z kolei może wpływać na ryzyko krwawienia podczas zabiegu i po nim.
Ważnym aspektem są również choroby układu oddechowego, takie jak przewlekła obturacyjna choroba płuc (POChP), która może zwiększać ryzyko powikłań znieczulenia i wpływać na tolerancję pacjenta podczas długotrwałych zabiegów. Pacjenci po przeszczepach narządów, którzy przyjmują leki immunosupresyjne, również wymagają szczególnej ostrożności ze względu na obniżoną odporność. Należy również wspomnieć o chorobach psychicznych, które mogą wpływać na zdolność pacjenta do przestrzegania zaleceń pooperacyjnych, co jest kluczowe dla utrzymania higieny i sukcesu leczenia.
Wpływ palenia papierosów na sukces implantów stomatologicznych i jego skutki
Palenie papierosów jest jednym z najbardziej znaczących czynników ryzyka związanego z implantami stomatologicznymi i stanowi jedno z najczęściej występujących względnych przeciwwskazań do ich wszczepienia. Nikotyna zawarta w papierosach ma negatywny wpływ na wiele aspektów zdrowia jamy ustnej i ogólnoustrojowego, które są kluczowe dla powodzenia implantacji. Przede wszystkim, palenie prowadzi do zwężenia naczyń krwionośnych, co skutkuje zmniejszonym dopływem tlenu i składników odżywczych do tkanki kostnej i dziąseł. Niedostateczne ukrwienie spowalnia procesy gojenia i regeneracji, co może uniemożliwić prawidłową osteointegrację implantu, czyli jego zrośnięcie się z kością.
Palenie tytoniu znacząco zwiększa również ryzyko rozwoju chorób przyzębia, takich jak zapalenie dziąseł i paradontoza. Osłabione dziąsła i postępujący zanik kości wokół zębów naturalnych stwarzają niekorzystne warunki dla wszczepienia i utrzymania implantu. Pacjenci palący są bardziej narażeni na infekcje w miejscu zabiegu oraz na rozwój stanu zapalnego wokół implantu (peri-implantitis), który może prowadzić do jego utraty. Toksyny zawarte w dymie tytoniowym osłabiają również działanie układu odpornościowego, co dodatkowo utrudnia organizmowi walkę z potencjalnymi infekcjami pooperacyjnymi. Zwiększa się również ryzyko suchości w jamie ustnej, co sprzyja rozwojowi próchnicy i chorób przyzębia.
Dlatego też, w przypadku pacjentów palących, kluczowe jest rzucenie nałogu na pewien okres przed zabiegiem implantacji oraz utrzymanie abstynencji po nim. Zaleca się, aby pacjent zaprzestał palenia na co najmniej kilka tygodni przed operacją i kontynuował niepalenie przez okres rekonwalescencji, zazwyczaj od kilku miesięcy do roku. W niektórych przypadkach lekarz może zalecić stosowanie specjalnych płynów do płukania jamy ustnej lub antybiotyków profilaktycznie. Decyzja o wszczepieniu implantów u osoby palącej zawsze powinna być poprzedzona szczegółową rozmową z implantologiem, który oceni indywidualne ryzyko i omówi potencjalne konsekwencje.
Stan higieny jamy ustnej i inne implanty przeciwwskazania do rozważenia
Niewystarczająca higiena jamy ustnej jest jednym z najczęstszych i najłatwiejszych do wyeliminowania przeciwwskazań do wszczepienia implantów stomatologicznych. Przed przystąpieniem do zabiegu implantacji, jama ustna pacjenta musi być w idealnym stanie zdrowia. Obecność próchnicy, stanów zapalnych dziąseł (zapalenie dziąseł, paradontoza) czy nieszczelnych uzupełnień protetycznych stwarza wysokie ryzyko rozwoju infekcji w miejscu wszczepienia implantu. Bakterie obecne w jamie ustnej mogą łatwo przedostać się do tkanki kostnej i doprowadzić do stanu zapalnego wokół implantu, co w konsekwencji może skutkować jego utratą. Dlatego też, przed zabiegiem, konieczne jest przeprowadzenie kompleksowego leczenia stomatologicznego, obejmującego:
- Dokładne oczyszczenie zębów z kamienia nazębnego i osadu.
- Leczenie wszystkich istniejących ubytków próchnicowych.
- Profesjonalne wybielanie zębów w przypadku występowania przebarwień.
- Leczenie chorób przyzębia i ich profilaktyka.
- Wymiana starych, nieszczelnych wypełnień i uzupełnień protetycznych.
- Edukacja pacjenta w zakresie prawidłowej higieny jamy ustnej i instruktaż stosowania odpowiednich akcesoriów do higieny.
Ponadto, istnieją inne czynniki, które mogą wpływać na decyzję o wszczepieniu implantów. Należą do nich pewne nawyki, takie jak nadmierne spożywanie alkoholu, które osłabia układ odpornościowy i może wpływać na proces gojenia. Pacjenci, którzy zaciskają zęby lub zgrzytają nimi (bruksizm), mogą być narażeni na nadmierne obciążenie implantów, co może prowadzić do ich uszkodzenia lub utraty. W takich przypadkach często zaleca się stosowanie specjalnych nakładek ochronnych na noc. Pacjenci, którzy przeszli radioterapię w obrębie głowy i szyi, mogą mieć obniżoną zdolność tkanki kostnej do regeneracji, co wymaga dokładnej oceny radiologicznej przed zabiegiem. W niektórych przypadkach, zwłaszcza po ekstrakcjach zębów, zbyt krótki czas od zabiegu do implantacji może również stanowić przeciwwskazanie, ponieważ kość potrzebuje czasu na odbudowę.
Implanty przeciwwskazania wiekowe oraz wpływ innych czynników
Wiek pacjenta może być brany pod uwagę przy planowaniu leczenia implantologicznego, choć zazwyczaj nie stanowi on bezwzględnego przeciwwskazania. U młodych osób, poniżej 18-21 roku życia, zaleca się wstrzymanie się z implantacją do momentu zakończenia rozwoju kośćca, w tym szczęki i żuchwy. Dalszy wzrost kości może wpływać na pozycję implantu i wymagać jego korekty w przyszłości. Z kolei u osób starszych, implanty są zazwyczaj bezpieczne, pod warunkiem, że ogólny stan zdrowia jest dobry i nie występują przeciwwskazania medyczne. Wiek sam w sobie nie jest przeszkodą, ale często starsi pacjenci cierpią na więcej schorzeń współistniejących, które należy uwzględnić.
Istotne są również inne czynniki, które mogą wpływać na powodzenie leczenia. Pacjenci z osteoporozą, szczególnie ci przyjmujący bifosfoniany, wymagają szczegółowej oceny. Leki te mogą wpływać na metabolizm kości i zwiększać ryzyko pewnych powikłań, takich jak martwica kości szczęki lub żuchwy. Zawsze należy poinformować implantologa o wszystkich przyjmowanych lekach. Niewystarczająca ilość tkanki kostnej w miejscu planowanego zabiegu, wynikająca np. z długotrwałego braku zębów lub urazu, może wymagać przeprowadzenia procedur augmentacji kości (sterowanej regeneracji tkanki kostnej) przed implantacją. Procedury te, choć skuteczne, zwiększają czas leczenia i koszty.
Ważnym aspektem jest również stan psychiczny pacjenta. Osoby zmagające się z silnym lękiem przed leczeniem stomatologicznym lub zaburzeniami psychicznymi, które mogą wpływać na współpracę z lekarzem i przestrzeganie zaleceń pooperacyjnych, mogą potrzebować dodatkowego wsparcia lub rozważyć inne metody leczenia. Zawsze kluczowa jest szczera i otwarta komunikacja z lekarzem stomatologiem na temat wszelkich wątpliwości, obaw oraz stanu zdrowia, aby zapewnić maksymalne bezpieczeństwo i sukces leczenia.
OCP przewoźnika jako kluczowe dla bezpieczeństwa w transporcie implantów
W kontekście implantów stomatologicznych, kwestia ubezpieczenia odpowiedzialności cywilnej (OCP) przewoźnika nabiera znaczenia, gdy mówimy o transporcie materiałów medycznych, w tym samych implantów, od producenta lub dystrybutora do placówki stomatologicznej. Chociaż nie jest to bezpośrednie przeciwwskazanie medyczne dla pacjenta, to jednak OCP przewoźnika jest kluczowe dla zapewnienia ciągłości i bezpieczeństwa dostaw, co pośrednio wpływa na dostępność materiałów do zabiegów. Przewoźnik odpowiedzialny za transport implantów powinien posiadać odpowiednie ubezpieczenie, które chroni przed ewentualnymi szkodami wynikającymi z wypadku, kradzieży, uszkodzenia lub utraty ładunku.
Implanty stomatologiczne są produktami o wysokiej wartości, wymagającymi często specjalistycznych warunków transportu, takich jak kontrola temperatury czy sterylność. Ubezpieczenie OCP przewoźnika zapewnia, że w przypadku wystąpienia nieprzewidzianych zdarzeń losowych, straty finansowe związane z utraconymi lub uszkodzonymi implantami zostaną pokryte. To z kolei pozwala na szybkie uzupełnienie zapasów w gabinecie i minimalizuje ryzyko opóźnień w planowanych zabiegach implantologicznych u pacjentów. Brak odpowiedniego ubezpieczenia OCP przewoźnika może prowadzić do sytuacji, w której placówka stomatologiczna nie będzie mogła przeprowadzić zaplanowanego zabiegu z powodu braku niezbędnych materiałów, co jest znaczącym utrudnieniem dla pacjenta.
Dlatego też, placówki medyczne współpracujące z dostawcami implantów powinny zwracać uwagę na to, czy ich partnerzy logistyczni posiadają odpowiednie polisy ubezpieczeniowe. Jest to element szerszego systemu zapewnienia jakości i bezpieczeństwa w branży medycznej. Choć pacjent zazwyczaj nie jest bezpośrednio zaangażowany w proces transportu implantów, to jego bezpieczeństwo i komfort leczenia zależą od sprawnego funkcjonowania całego łańcucha dostaw. OCP przewoźnika jest więc ważnym, choć często pomijanym, elementem, który przyczynia się do terminowości i niezawodności procedur implantologicznych.
Kiedy implanty są bezpieczne do wszczepienia a kiedy występują problemy
Implanty stomatologiczne są bezpieczne do wszczepienia, gdy pacjent jest w dobrym ogólnym stanie zdrowia, nie cierpi na aktywne, nieleczone choroby przewlekłe, a jama ustna jest wolna od infekcji i stanów zapalnych. Kluczowe jest również przestrzeganie zasad higieny oraz brak nałogów, takich jak palenie papierosów czy nadmierne spożywanie alkoholu. Pozytywna decyzja o implantacji zapada po dokładnym wywiadzie medycznym, badaniu klinicznym oraz analizie zdjęć rentgenowskich (np. pantomograficznego lub tomografii komputerowej), które pozwalają ocenić jakość i ilość tkanki kostnej oraz stan sąsiednich struktur anatomicznych. Dentysta implantolog, analizując wszystkie te czynniki, jest w stanie ocenić ryzyko i przewidzieć szanse na sukces zabiegu.
Problemy pojawiają się, gdy występują wymienione wcześniej przeciwwskazania. Niekontrolowana cukrzyca, choroby autoimmunologiczne, niedawno przebyta radioterapia w obrębie głowy i szyi, aktywne infekcje w jamie ustnej, czy też znaczne niedobory tkanki kostnej bez możliwości jej odbudowy, to sytuacje, w których implantacja może być ryzykowna lub wręcz niemożliwa. Palenie papierosów znacząco zwiększa ryzyko niepowodzenia, podobnie jak zły stan higieny jamy ustnej. W niektórych przypadkach, nawet po przeprowadzeniu zabiegu, mogą pojawić się komplikacje, takie jak brak osteointegracji implantu z kością, stany zapalne, odsłonięcie się implantu, a nawet jego utrata. Te powikłania są często związane z nieprzestrzeganiem zaleceń pooperacyjnych przez pacjenta, niedostateczną higieną, lub występowaniem nieznanych wcześniej czynników ryzyka.
Ważne jest, aby pamiętać, że wiele przeciwwskazań ma charakter względny. Oznacza to, że po odpowiednim leczeniu, ustabilizowaniu stanu zdrowia lub zastosowaniu specjalnych procedur przygotowawczych, implantacja może być możliwa. Kluczem jest indywidualna ocena każdego przypadku przez doświadczonego implantologa i ścisła współpraca pacjenta z zespołem medycznym. Taka współpraca zapewnia bezpieczeństwo i maksymalizuje szanse na długoterminowy sukces leczenia implantologicznego.
„`