„`html
Ciąża to szczególny okres w życiu kobiety, pełen zmian fizjologicznych i emocjonalnych. W tym czasie układ odpornościowy przyszłej mamy działa nieco inaczej, co może wpływać na jej podatność na różne infekcje i schorzenia. Jednym z takich schorzeń, które może pojawić się lub nasilić w okresie ciąży, są kurzajki, znane również jako brodawki. Pytanie, czy kurzajki w ciąży są groźne, nurtuje wiele przyszłych matek, które zauważają u siebie te nieestetyczne zmiany skórne. Zrozumienie przyczyn ich powstawania, potencjalnych zagrożeń oraz dostępnych metod leczenia jest kluczowe dla zachowania spokoju i zdrowia w tym ważnym czasie.
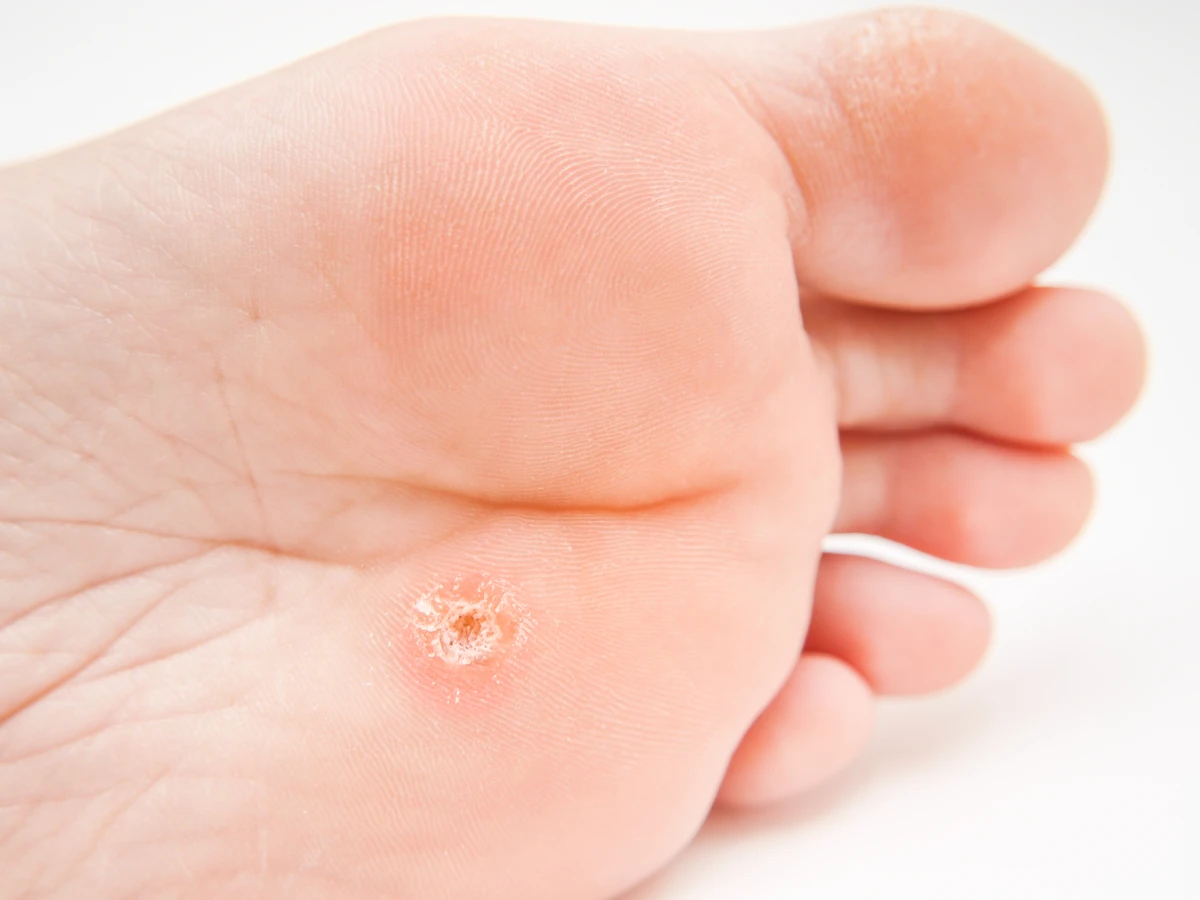
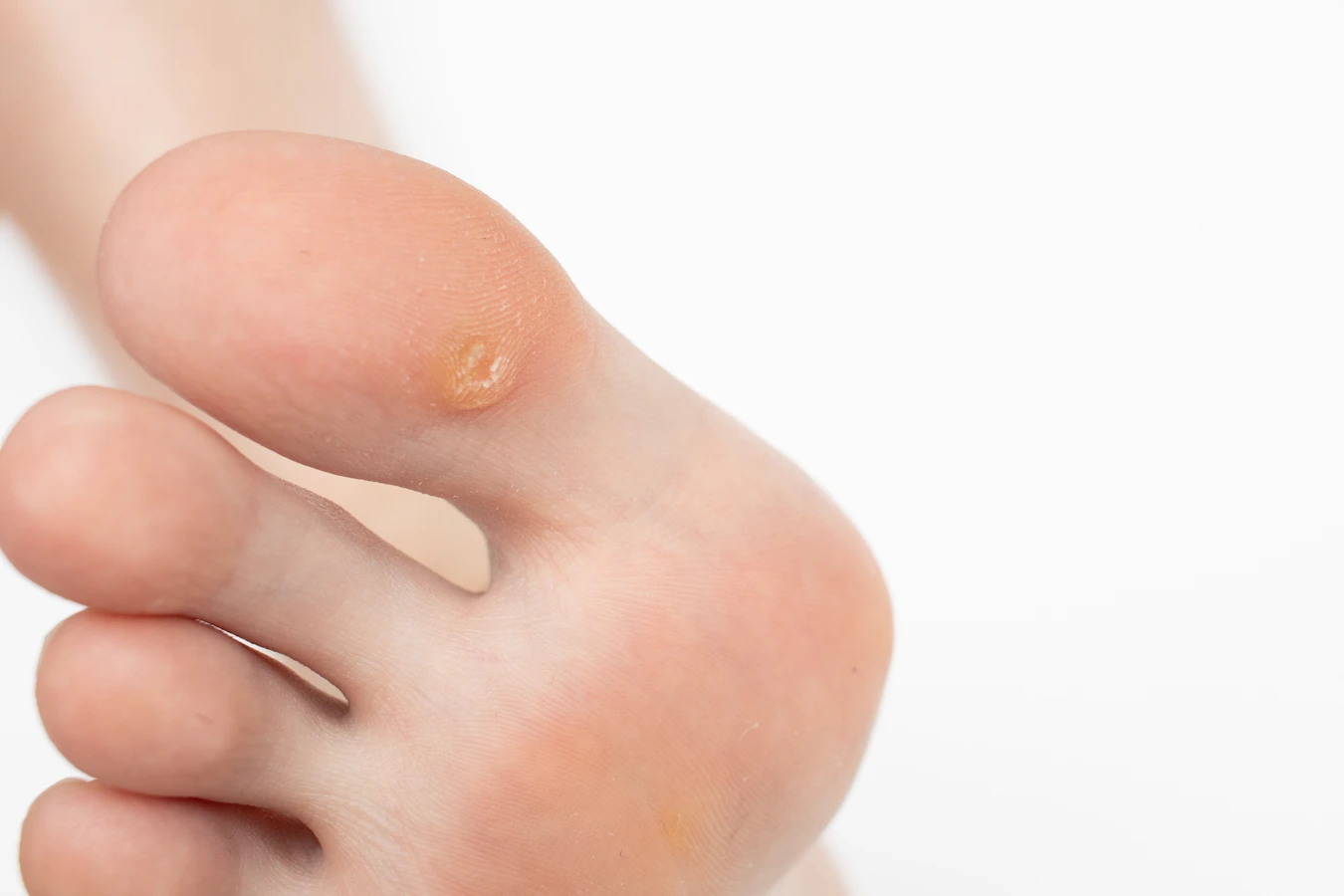
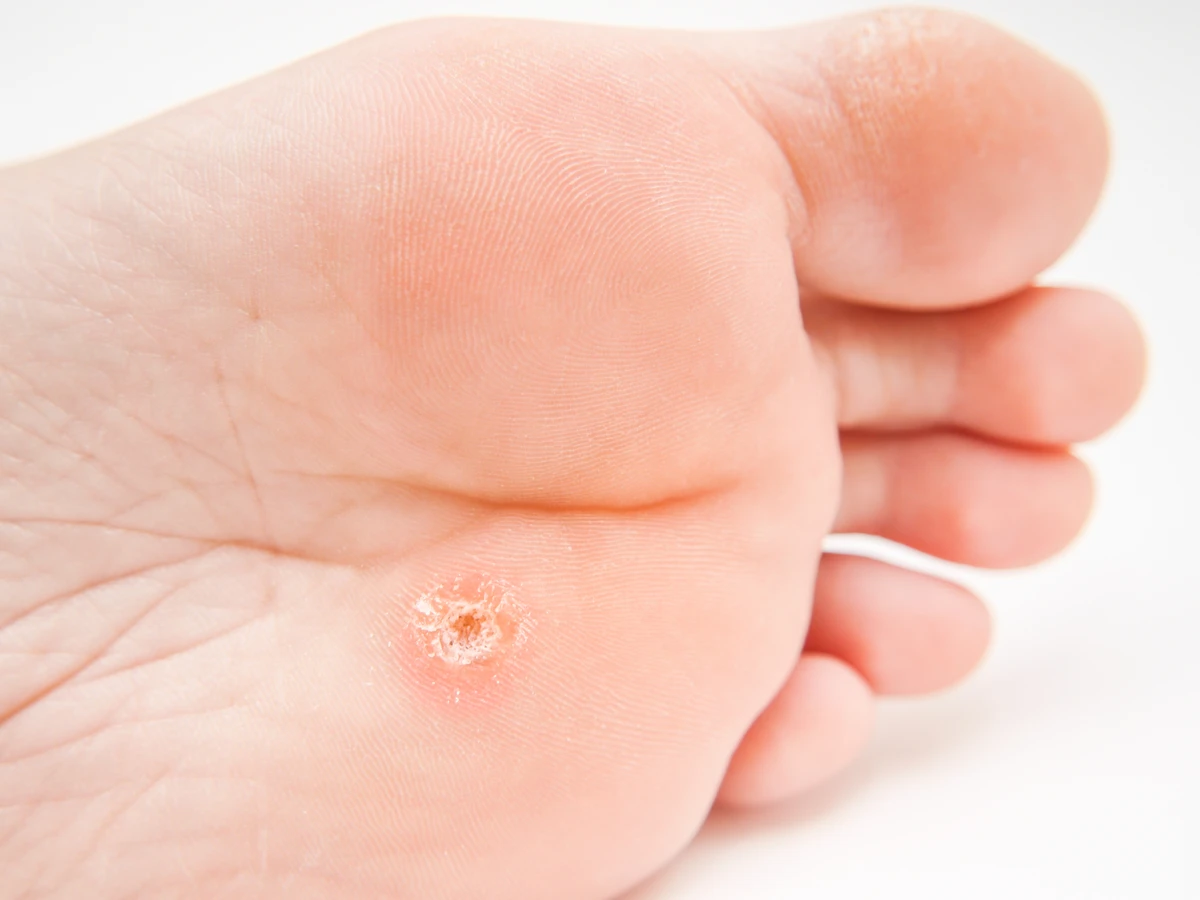
Kurzajki są wywoływane przez wirusy brodawczaka ludzkiego (HPV). Wirus ten jest powszechnie występujący i może przenosić się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zakażonymi przedmiotami. W normalnych warunkach układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczyć wirusa, zapobiegając rozwojowi brodawek. Jednak w ciąży, ze względu na obniżoną odporność komórkową, wirus HPV może łatwiej namnażać się w organizmie, prowadząc do pojawienia się nowych zmian skórnych lub powiększenia istniejących. Choć same kurzajki zazwyczaj nie są groźne dla zdrowia ogólnego, ich obecność w ciąży może budzić pewne obawy, zwłaszcza dotyczące potencjalnego ryzyka przeniesienia infekcji na dziecko podczas porodu.
Ważne jest, aby odróżnić kurzajki zwykłe, które są zmianami łagodnymi, od brodawek płciowych, które mogą być spowodowane przez inne typy wirusa HPV i stanowić poważniejsze zagrożenie. W tym artykule skupimy się głównie na kurzajkach zlokalizowanych na skórze rąk, stóp czy innych części ciała, które zazwyczaj nie niosą ze sobą bezpośredniego ryzyka dla przebiegu ciąży czy zdrowia płodu. Niemniej jednak, każda zmiana skórna w ciąży powinna być skonsultowana z lekarzem, aby wykluczyć inne, potencjalnie groźniejsze schorzenia.
Co mówią lekarze o kurzajkach u przyszłych mam?
Specjaliści podkreślają, że kurzajki same w sobie zazwyczaj nie stanowią bezpośredniego zagrożenia dla zdrowia kobiety ciężarnej ani rozwijającego się płodu. Są to zmiany wywołane przez wirusa HPV, który infekuje komórki naskórka, powodując ich nadmierny rozrost. W większości przypadków kurzajki są zmianami łagodnymi, które mogą być nieestetyczne i powodować dyskomfort, ale rzadko prowadzą do poważnych komplikacji zdrowotnych w ciąży. Kluczowe jest jednak rozróżnienie między różnymi typami wirusa HPV, ponieważ niektóre z nich mogą być związane z wyższym ryzykiem rozwoju raka szyjki macicy lub brodawek płciowych. Kurzajki zlokalizowane na dłoniach czy stopach są zazwyczaj wywoływane przez typy wirusa, które nie są onkogenne.
Lekarze często zwracają uwagę na fakt, że w okresie ciąży układ odpornościowy kobiety jest fizjologicznie osłabiony, co może sprzyjać aktywacji wirusa HPV i pojawieniu się nowych kurzajek lub nawrotowi istniejących. Jest to naturalna reakcja organizmu, mająca na celu zapewnienie optymalnych warunków dla rozwoju płodu. Choć nie jest to sytuacja idealna, większość przypadków kurzajek w ciąży przebiega bez powikłań. Niemniej jednak, zaleca się konsultację z lekarzem dermatologiem lub ginekologiem w celu postawienia prawidłowej diagnozy i omówienia opcji postępowania. Ważne jest, aby wykluczyć inne schorzenia o podobnym obrazie klinicznym, które mogłyby wymagać innego leczenia.
Należy podkreślić, że leczenie kurzajek w ciąży powinno być prowadzone z dużą ostrożnością. Wiele tradycyjnych metod, takich jak krioterapia (wymrażanie), laseroterapia czy stosowanie preparatów o silnym działaniu chemicznym, może być przeciwwskazanych lub wymagać szczególnych środków ostrożności w okresie ciąży. Lekarz oceni ryzyko i korzyści związane z poszczególnymi metodami leczenia, biorąc pod uwagę stadium ciąży i ogólny stan zdrowia pacjentki. Celem jest zazwyczaj złagodzenie objawów i zapobieganie rozprzestrzenianiu się infekcji, bez narażania dziecka na niepotrzebne ryzyko.
Jakie są przyczyny powstawania kurzajek w okresie ciążowym?
Główną przyczyną powstawania kurzajek, zarówno u kobiet w ciąży, jak i poza nią, jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i istnieje wiele jego typów. Niektóre z nich atakują skórę, prowadząc do powstania brodawek, inne zaś mogą infekować błony śluzowe. Wirus HPV przenosi się głównie przez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, które miały kontakt z wirusem, na przykład ręczniki, obuwie czy przybory higieny osobistej. Nawet drobne skaleczenia czy otarcia na skórze mogą stanowić bramę wejścia dla wirusa.
W okresie ciąży układ odpornościowy kobiety przechodzi szereg zmian. Z jednej strony musi bronić organizm matki przed infekcjami, z drugiej strony musi tolerować obecność płodu, który jest obcym materiałem genetycznym. W celu zapewnienia prawidłowego przebiegu ciąży, niektóre mechanizmy odpornościowe są celowo osłabiane, szczególnie odporność komórkowa. To właśnie ta modyfikacja odpowiedzi immunologicznej może sprawić, że wirus HPV, który wcześniej był nieaktywny lub został zwalczony przez organizm, nagle zyskuje możliwość namnażania się i prowadzenia do pojawienia się lub nasilenia kurzajek. Zwiększona potliwość dłoni i stóp, która często towarzyszy ciąży, również może sprzyjać tworzeniu się bardziej wilgotnego środowiska, w którym wirus HPV łatwiej przetrwa i wniknie do skóry.
Dodatkowo, stres związany z ciążą i przygotowaniami do porodu, a także zmiany hormonalne, mogą również wpływać na kondycję układu odpornościowego. Chociaż te czynniki nie są bezpośrednią przyczyną infekcji wirusowej, mogą one osłabiać zdolność organizmu do walki z istniejącą infekcją lub zapobiegania nowym. Dlatego też, kobiety w ciąży, które wcześniej miały kurzajki lub były narażone na kontakt z wirusem, mogą zauważyć ich nawrót lub pojawienie się nowych zmian skórnych. Ważne jest, aby pamiętać, że kurzajki nie są oznaką złej higieny i mogą pojawić się u każdego, niezależnie od stosowanych środków ostrożności.
Czy kurzajki w ciąży mogą przenosić się na dziecko podczas porodu?
Ryzyko przeniesienia tradycyjnych kurzajek zlokalizowanych na skórze rąk lub stóp matki na dziecko podczas porodu jest minimalne. Te rodzaje brodawek są wywoływane przez typy wirusa HPV, które zazwyczaj nie atakują błon śluzowych ani nie powodują problemów podczas porodu naturalnego. Układ odpornościowy noworodka jest również w stanie stosunkowo łatwo poradzić sobie z taką infekcją, jeśli do niej dojdzie. Zazwyczaj nie prowadzi to do poważnych konsekwencji zdrowotnych dla dziecka.
Sytuacja wygląda inaczej w przypadku brodawek płciowych, które mogą być wywołane przez inne, bardziej niebezpieczne typy wirusa HPV. Jeśli kobieta w ciąży ma aktywne brodawki płciowe w okolicy krocza, istnieje ryzyko przeniesienia wirusa na dziecko podczas przechodzenia przez kanał rodny. W takich przypadkach wirus HPV może prowadzić do rozwoju brodawek w gardle dziecka (tzw. krtaniowa postać brodawczaka) lub innych infekcji. Z tego powodu, w przypadku stwierdzenia aktywnych brodawek płciowych, lekarze mogą zalecić poród drogą cięcia cesarskiego, aby zminimalizować ryzyko infekcji u noworodka. Jest to jednak rzadka sytuacja i dotyczy specyficznych rodzajów infekcji HPV.
Ważne jest, aby przyszła mama otwarcie rozmawiała ze swoim lekarzem o wszelkich zmianach skórnych, w tym o kurzajkach. Lekarz będzie w stanie ocenić rodzaj zmian, ich lokalizację i potencjalne ryzyko. W przypadku tradycyjnych kurzajek na skórze, zazwyczaj nie ma potrzeby podejmowania specjalnych działań profilaktycznych w celu ochrony dziecka podczas porodu. Jeśli jednak istnieją jakiekolwiek wątpliwości lub podejrzenie infekcji wirusem HPV w okolicy narządów płciowych, lekarz zaleci odpowiednie postępowanie, które może obejmować leczenie przed porodem lub wybór metody porodu. Regularne wizyty kontrolne i szczera komunikacja z personelem medycznym to klucz do zapewnienia bezpieczeństwa zarówno matce, jak i dziecku.
Jakie metody leczenia kurzajek są bezpieczne dla kobiet w ciąży?
Wybór bezpiecznych metod leczenia kurzajek w ciąży wymaga szczególnej ostrożności, ponieważ wiele standardowych terapii może być przeciwwskazanych lub wymagać modyfikacji. Podstawową zasadą jest unikanie preparatów, które mogą być wchłaniane przez skórę w znaczących ilościach lub które zawierają substancje toksyczne dla rozwijającego się płodu. Z tego powodu, krioterapia (wymrażanie ciekłym azotem) oraz laseroterapia, choć skuteczne, mogą być stosowane tylko w uzasadnionych przypadkach i pod ścisłym nadzorem lekarza, zwłaszcza w późniejszych etapach ciąży. Zawsze warto zapytać lekarza o potencjalne ryzyko i alternatywne rozwiązania.
Jedną z bezpieczniejszych metod, często polecaną w ciąży, jest leczenie miejscowe przy użyciu preparatów na bazie kwasu salicylowego. Kwas salicylowy w niskich stężeniach działa keratolitycznie, czyli złuszczająco, pomagając usunąć zrogowaciałą warstwę skóry, w której znajdują się wirusy. Ważne jest, aby stosować te preparaty wyłącznie na zmianę, unikając kontaktu ze zdrową skórą wokół, oraz stosować je zgodnie z zaleceniami lekarza lub farmaceuty. Należy również pamiętać, że efekt leczenia tymi preparatami może być wolniejszy niż w przypadku innych metod.
Oto kilka metod, które można rozważyć po konsultacji z lekarzem:
- Stosowanie preparatów na bazie kwasu salicylowego w niskich stężeniach.
- Fizyczne usuwanie kurzajki za pomocą skalpela przez lekarza, jeśli zmiana jest duża i uciążliwa.
- Metody domowe, takie jak przykładanie czosnku czy soku z cytryny, choć ich skuteczność jest ograniczona, a potencjalne podrażnienia skóry mogą być problematyczne. Zawsze należy zachować ostrożność.
- Zwiększenie ogólnej odporności organizmu poprzez zdrową dietę, odpowiednią ilość snu i redukcję stresu. Czasami organizm sam jest w stanie zwalczyć wirusa.
Warto zaznaczyć, że w wielu przypadkach kurzajki mogą ustąpić samoistnie po porodzie, gdy układ odpornościowy kobiety powróci do normy. Dlatego też, jeśli kurzajki nie są bardzo uciążliwe ani bolesne, lekarz może zalecić strategię „obserwacji i czekania”, odkładając leczenie na okres po zakończeniu karmienia piersią. Decyzja o leczeniu zawsze powinna być indywidualnie dopasowana do sytuacji pacjentki.
Czy istnieją naturalne sposoby na pozbycie się kurzajek w ciąży?
Kobiety w ciąży często poszukują naturalnych i bezpiecznych metod łagodzenia dolegliwości, w tym pozbywania się kurzajek. Chociaż medycyna konwencjonalna oferuje skuteczne terapie, niektóre naturalne metody mogą być pomocne, zwłaszcza jeśli kurzajki nie są bardzo rozległe ani uciążliwe. Należy jednak pamiętać, że skuteczność tych metod bywa różna i nie zawsze są one tak szybkie jak tradycyjne sposoby leczenia. Przed zastosowaniem jakichkolwiek naturalnych środków, zawsze warto skonsultować się z lekarzem, aby upewnić się, że nie zaszkodzą one ani matce, ani dziecku, a także aby potwierdzić, że faktycznie mamy do czynienia z kurzajkami.
Jedną z popularnych naturalnych metod jest stosowanie czosnku. Czosnek posiada właściwości antywirusowe i antybakteryjne. Aby zastosować tę metodę, można rozgnieść ząbek czosnku i nałożyć go bezpośrednio na kurzajkę, zabezpieczając plastrem. Zaleca się powtarzanie tej procedury codziennie, najlepiej na noc. Należy jednak uważać, ponieważ czosnek może podrażniać skórę, powodując zaczerwienienie, pieczenie, a nawet niewielkie oparzenia. Jeśli wystąpi silne podrażnienie, należy zaprzestać stosowania tej metody.
Innym naturalnym środkiem, który bywa stosowany, jest sok z cytryny. Kwas cytrynowy zawarty w soku z cytryny może pomóc w osłabieniu i złuszczeniu kurzajki. Podobnie jak w przypadku czosnku, sok z cytryny można aplikować bezpośrednio na zmianę skórną kilka razy dziennie. Należy jednak pamiętać, że sok z cytryny również może powodować podrażnienia, szczególnie na wrażliwej skórze. Oto kilka innych naturalnych podejść, które warto omówić z lekarzem:
- Olej z drzewa herbacianego – znany ze swoich właściwości antyseptycznych i antywirusowych. Należy stosować go rozcieńczonego z olejem bazowym (np. kokosowym), aby uniknąć podrażnień.
- Ocet jabłkowy – podobnie jak sok z cytryny, jego kwasowość może pomóc w usuwaniu kurzajek. Zwykle stosuje się go w formie okładów.
- Wzmocnienie odporności – zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu i unikanie stresu mogą pomóc organizmowi w walce z wirusem HPV.
Pamiętaj, że cierpliwość jest kluczowa przy stosowaniu naturalnych metod. Efekty mogą pojawić się po kilku tygodniach regularnego stosowania. Jeśli mimo prób naturalnego leczenia kurzajki nie znikają, nasilają się, stają się bolesne lub budzą Twój niepokój, konieczna jest konsultacja z lekarzem.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek w ciąży?
Chociaż większość kurzajek nie stanowi poważnego zagrożenia w ciąży, istnieją pewne sytuacje, w których konsultacja z lekarzem jest absolutnie wskazana. Przede wszystkim, każda nowa zmiana skórna pojawiająca się w okresie ciąży powinna być oceniona przez specjalistę, aby wykluczyć inne, potencjalnie poważniejsze schorzenia, które mogą naśladować wygląd kurzajek. Dermatolog lub lekarz pierwszego kontaktu będzie w stanie postawić prawidłową diagnozę i zalecić odpowiednie postępowanie.
Należy niezwłocznie zgłosić się do lekarza, jeśli zauważysz, że kurzajki szybko się rozprzestrzeniają, pojawia się ich bardzo dużo, lub jeśli zaczynają powodować ból, swędzenie, krwawienie, bądź powodują znaczny dyskomfort podczas codziennych czynności. Takie objawy mogą sugerować, że infekcja jest bardziej aktywna lub że mamy do czynienia z inną, wymagającą interwencji zmianą skórną. Szczególnie ważne jest zwrócenie uwagi na kurzajki zlokalizowane w okolicy narządów płciowych lub odbytu, ponieważ mogą one być związane z innymi typami wirusa HPV i wymagać specjalistycznego podejścia.
Oto kluczowe sytuacje, w których konsultacja lekarska jest niezbędna:
- Pojawienie się nowych zmian skórnych w ciąży, których pochodzenie jest nieznane.
- Szybkie rozprzestrzenianie się istniejących kurzajek lub pojawienie się dużej liczby nowych.
- Kurzajki powodujące ból, dyskomfort, krwawienie lub inne niepokojące objawy.
- Zmiany zlokalizowane w okolicach intymnych, narządów płciowych lub odbytu.
- Brak poprawy po zastosowaniu łagodnych, domowych metod leczenia.
- Wątpliwości co do natury zmiany skórnej – czy jest to na pewno kurzajka.
Lekarz oceni sytuację, biorąc pod uwagę Twój stan zdrowia, stadium ciąży oraz charakter zmian skórnych. Pomoże dobrać najbezpieczniejszą i najskuteczniejszą metodę leczenia, jeśli leczenie jest w ogóle wskazane w danym momencie. W wielu przypadkach, jeśli kurzajki nie są uciążliwe, lekarz może zalecić poczekanie z leczeniem do okresu po porodzie, ponieważ zmiany te często ustępują samoistnie po zakończeniu ciąży i powrocie organizmu do równowagi hormonalnej oraz immunologicznej.
„`