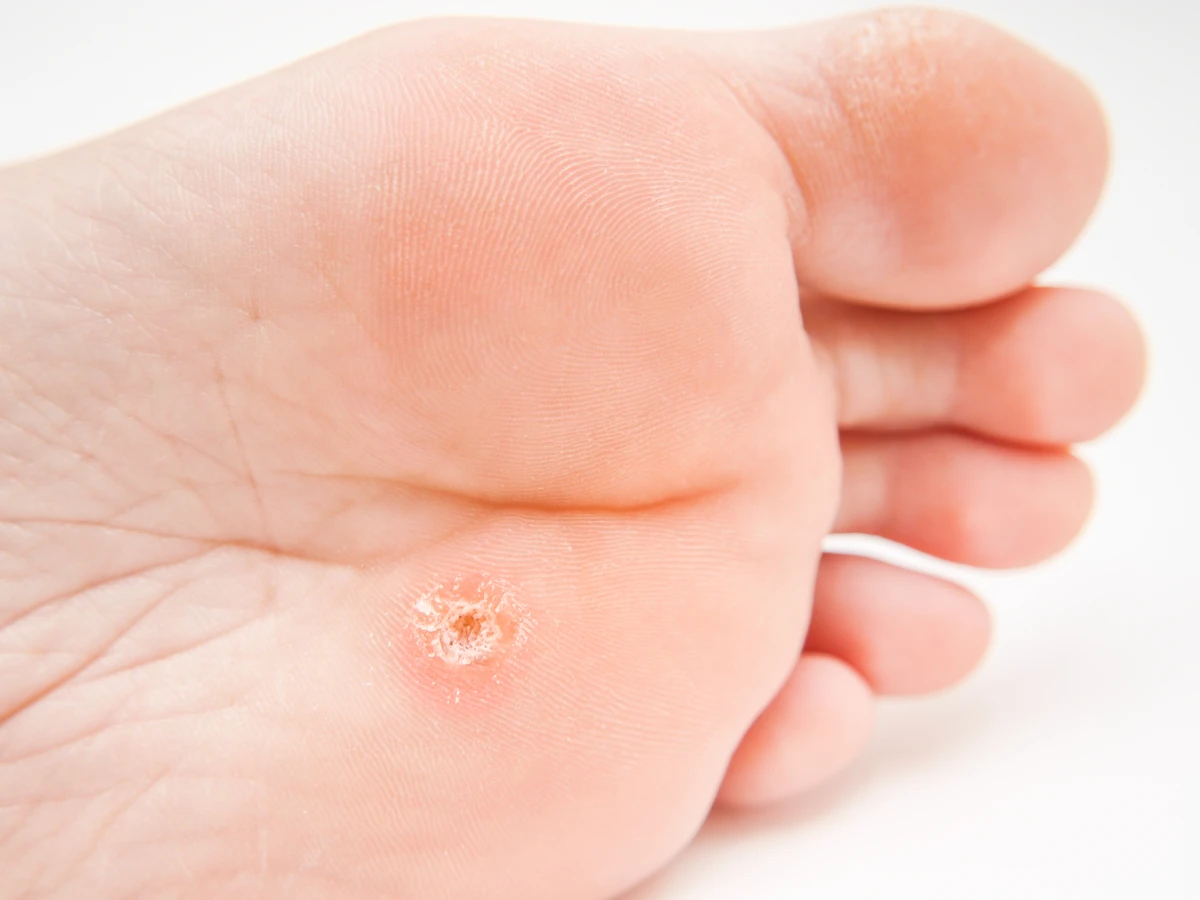
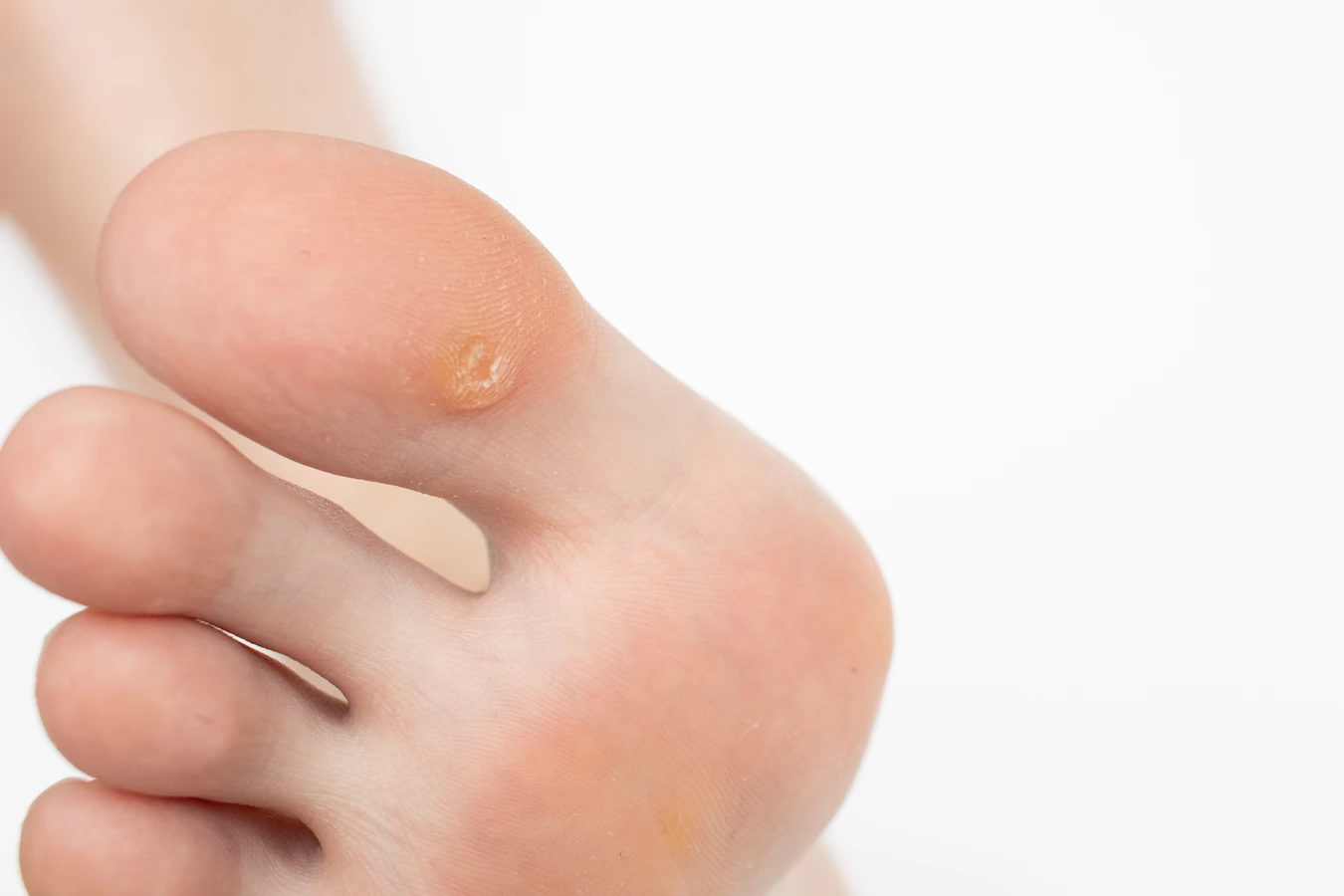
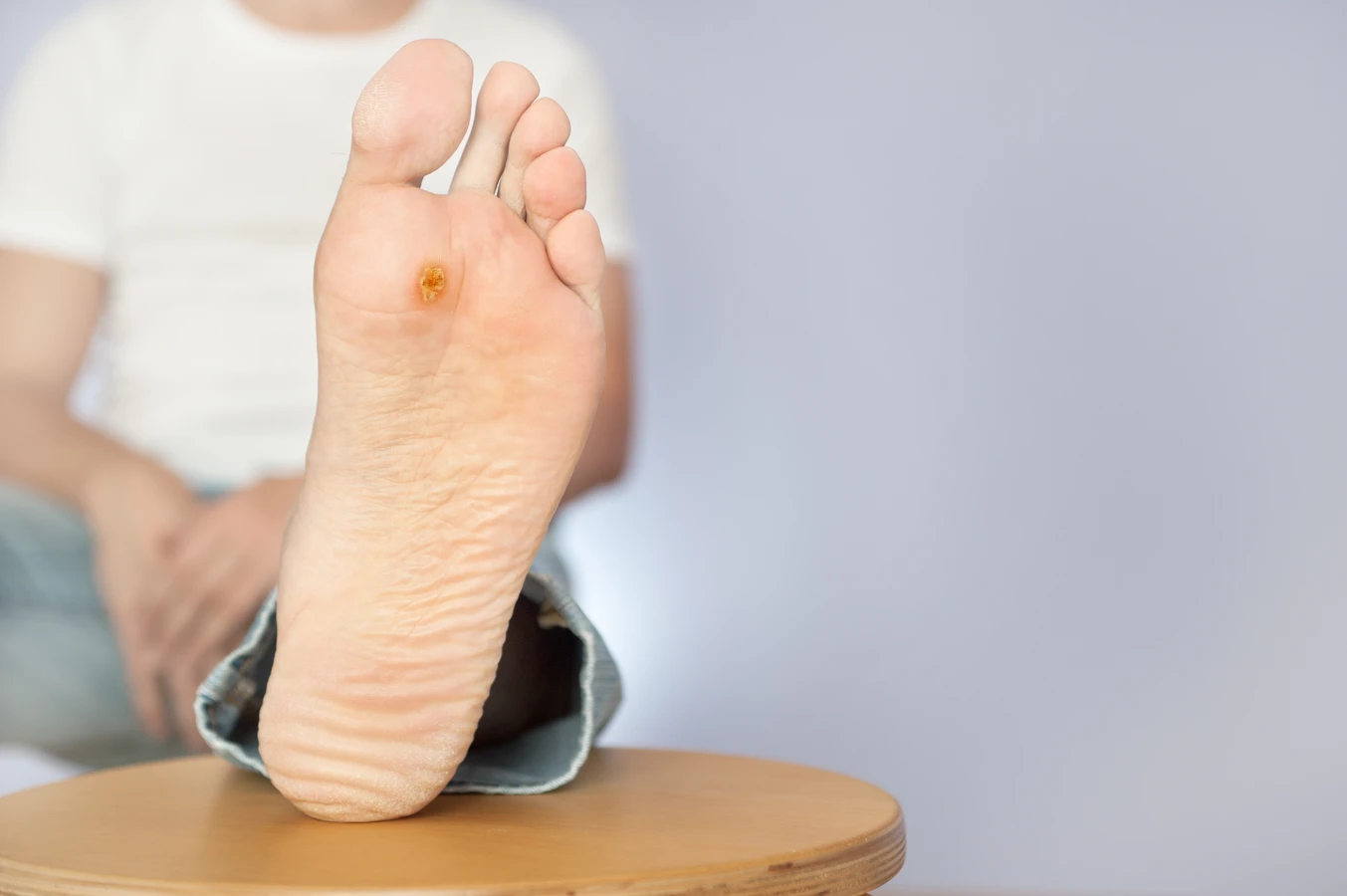
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Za ich powstawanie odpowiedzialny jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten atakuje komórki naskórka, prowadząc do ich nadmiernego rozrostu i tworzenia charakterystycznych, często nieestetycznych narośli. Kurzajki mogą pojawić się na różnych częściach ciała, choć najczęściej lokalizują się na dłoniach, palcach, stopach, a czasem także na twarzy czy w okolicach narządów płciowych. Zrozumienie natury tych zmian jest pierwszym krokiem do skutecznego radzenia sobie z nimi.
Rozpoznanie kurzajki zazwyczaj nie sprawia większych trudności. Jej wygląd zależy od lokalizacji i rodzaju wirusa HPV, który ją wywołał. Najczęściej spotykane są kurzajki zwykłe, które przybierają postać twardych, szorstkich grudek o nierównej powierzchni, często z widocznymi czarnymi punkcikami – są to zatkane naczynia krwionośne. Mogą mieć kolor cielisty, białawy, szary, a nawet ciemniejszy. Innym typem są kurzajki na stopach, zwane brodawkami podeszwowymi. Rosną one do wewnątrz pod wpływem nacisku podczas chodzenia, co sprawia, że mogą być bolesne i trudniejsze do odróżnienia od odcisków. Cechują się charakterystycznym wzorem linii papilarnych przerwanych przez narośl. Kurzajki płaskie, zazwyczaj występujące na twarzy lub dłoniach, są mniejsze, bardziej gładkie i często grupkują się w jednym miejscu. Warto również wspomnieć o kurzajkach nitkowatych, które mają postać cienkich, miękkich wyrostków, najczęściej pojawiających się w okolicy ust, nosa lub na szyi. Ich obecność, choć zazwyczaj niegroźna, może być źródłem dyskomfortu i obaw estetycznych.
Kluczową cechą kurzajek jest ich zakaźność. Wirus HPV przenosi się drogą kontaktową, zarówno bezpośrednią (dotyk zainfekowanej skóry), jak i pośrednią (przez wspólne przedmioty, takie jak ręczniki, obuwie czy powierzchnie w miejscach publicznych, np. basenach czy siłowniach). Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim widoczna stanie się pierwsza zmiana skórna. Ważne jest, aby pamiętać, że nawet pozornie niegroźna kurzajka może stanowić źródło infekcji dla innych osób, a także dla samego zakażonego – poprzez samoinokulację, czyli przenoszenie wirusa na inne części ciała.
Jakie są główne przyczyny powstawania kurzajek na ciele
Główną i niezaprzeczalną przyczyną pojawiania się kurzajek jest infekcja wirusowa. Za wszystkie rodzaje brodawek odpowiada wirus brodawczaka ludzkiego, czyli HPV. Ten niezwykle zróżnicowany wirus obejmuje ponad sto typów, z których każdy ma predyspozycje do atakowania określonych obszarów skóry lub błon śluzowych. Nie każdy kontakt z wirusem HPV oznacza natychmiastowe pojawienie się kurzajki. Nasz układ odpornościowy jest w stanie skutecznie zwalczać wiele szczepów wirusa, zanim zdążą one wywołać widoczne zmiany. Jednakże, gdy odporność jest osłabiona, wirus ma większe szanse na namnożenie się i zainfekowanie komórek naskórka.
Czynniki sprzyjające rozwojowi kurzajek to przede wszystkim obniżona odporność organizmu. Może być ona spowodowana różnymi przyczynami, takimi jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie leków immunosupresyjnych po przeszczepach narządów, a także zakażenie wirusem HIV. Szczególnie narażone są osoby z tendencją do suchości skóry lub z mikrourazami naskórka. Drobne skaleczenia, zadrapania, pęknięcia skóry stanowią bramę dla wirusa, ułatwiając mu wniknięcie do głębszych warstw naskórka. Wilgotne środowisko, na przykład na basenach, pod prysznicami w siłowniach czy w szatniach, również sprzyja namnażaniu się wirusa HPV i jego łatwiejszemu przenoszeniu. Stąd też częste pojawianie się brodawek podeszwowych, które są konsekwencją chodzenia boso po wilgotnych, publicznych powierzchniach.
Kolejnym istotnym czynnikiem jest bezpośredni kontakt z wirusem. Wirus HPV jest wysoce zakaźny. Można się nim zarazić przez bezpośredni kontakt skóra do skóry z osobą zakażoną lub przez kontakt z przedmiotami, które miały styczność z zainfekowaną skórą. Dotyczy to na przykład wspólnego używania ręczników, obuwia, narzędzi do manicure czy pedicure. Dzieci, ze względu na częste zabawy w piaskownicach, basenach i inne miejsca, gdzie kontakt z wirusem jest bardziej prawdopodobny, oraz często mniejszą świadomość higieny, są bardziej podatne na infekcje HPV. Należy również pamiętać o zjawisku autoinokulacji, czyli samemu przenoszeniu wirusa na inne obszary ciała. Dotykanie kurzajki, a następnie drapanie lub dotykanie innej części skóry, może spowodować rozprzestrzenienie się infekcji. Właściwa higiena, unikanie drapania zmian i stosowanie środków ochrony osobistej, takich jak klapki pod prysznicem w miejscach publicznych, znacząco zmniejszają ryzyko infekcji.
Co to są kurzajki i jak można je skutecznie leczyć
Leczenie kurzajek opiera się na kilku głównych strategiach, których celem jest usunięcie zainfekowanej tkanki lub pobudzenie układu odpornościowego do walki z wirusem. Wybór metody zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnych predyspozycji pacjenta. Czasami, szczególnie u dzieci, kurzajki mogą ustąpić samoistnie w ciągu kilku miesięcy lub lat, gdy organizm sam wytworzy przeciwciała przeciwko wirusowi HPV. Jednakże, ze względu na estetykę, dyskomfort lub ryzyko rozprzestrzenienia się infekcji, wielu pacjentów decyduje się na aktywne leczenie.
Jedną z najczęściej stosowanych metod jest kriochirurgia, czyli zamrażanie brodawek ciekłym azotem. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a następnie na ich miejsce pojawia się zdrowy naskórek. Zabieg ten wykonuje lekarz dermatolog i może wymagać kilku powtórzeń. Innym popularnym sposobem jest elektrokoagulacja, polegająca na wypalaniu kurzajki za pomocą prądu elektrycznego. Metoda ta jest skuteczna, ale może pozostawić blizny. Terapia laserowa, wykorzystująca wiązkę światła, również niszczy tkankę brodawki. Jest to metoda precyzyjna, ale często droższa i może wymagać znieczulenia.
Dostępne są również metody farmakologiczne. Leki dostępne bez recepty, takie jak preparaty zawierające kwas salicylowy lub kwas mlekowy, stosuje się miejscowo. Działają one keratolitycznie, czyli złuszczają naskórek, stopniowo usuwając warstwy brodawki. Terapia taka wymaga systematyczności i cierpliwości, ponieważ efekty widoczne są zazwyczaj po kilku tygodniach regularnego stosowania. W przypadkach opornych na leczenie, lekarz może przepisać silniejsze preparaty na receptę, takie jak podofilina czy imikwimod, który stymuluje układ odpornościowy do walki z wirusem. W niektórych sytuacjach, gdy inne metody zawiodą, można rozważyć chirurgiczne wycięcie kurzajki, jednak ta metoda wiąże się z większym ryzykiem powstania blizn i jest stosowana rzadziej.
Istnieją również metody domowe, które mogą wspomagać leczenie, choć ich skuteczność bywa różna i zawsze należy je stosować z ostrożnością, aby nie uszkodzić zdrowej skóry wokół. Do popularnych sposobów zalicza się okłady z octu jabłkowego, czosnku czy soku z glistnika. Należy jednak pamiętać, że składniki te mogą podrażniać skórę i powinny być stosowane z umiarem. Ważne jest, aby przed podjęciem jakiejkolwiek terapii, zwłaszcza w przypadku wątpliwości co do charakteru zmiany, skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza pozwoli na dobór najodpowiedniejszej i najbezpieczniejszej metody leczenia, minimalizując ryzyko powikłań i przyspieszając proces pozbywania się niechcianych zmian skórnych.
Co to są kurzajki i jak zapobiegać ich powstawaniu w przyszłości
Zapobieganie powstawaniu kurzajek, choć nie zawsze w stu procentach skuteczne, opiera się na kilku kluczowych zasadach, które znacząco zmniejszają ryzyko infekcji wirusem HPV. Podstawą jest unikanie bezpośredniego kontaktu z wirusem oraz dbanie o ogólną kondycję organizmu, która pozwala mu skuteczniej zwalczać patogeny. Kluczowe jest zachowanie odpowiedniej higieny osobistej, zwłaszcza w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest zwiększone.
Warto pamiętać o kilku prostych, ale skutecznych zasadach. Przede wszystkim, unikaj chodzenia boso w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny, łaźnie czy wspólne prysznice na siłowniach. Noszenie klapek lub specjalnego obuwia ochronnego stanowi fizyczną barierę dla wirusa. Po skorzystaniu z takich miejsc, dokładne umycie i osuszenie stóp jest również bardzo ważne. Jeśli ktoś w rodzinie ma kurzajki, należy unikać wspólnego używania ręczników, obuwia czy przyborów higienicznych. W przypadku własnych kurzajek, kluczowe jest, aby ich nie drapać, nie wyciskać ani nie próbować samodzielnie usuwać ich ostrymi narzędziami. Takie działania nie tylko mogą spowodować ból i krwawienie, ale przede wszystkim sprzyjają rozprzestrzenianiu się wirusa na inne części ciała (autoinokulacja) lub zarażaniu innych osób. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zainfekowanymi powierzchniami, jest fundamentalne w profilaktyce.
Wzmocnienie układu odpornościowego jest kolejnym ważnym aspektem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to czynniki, które znacząco wpływają na siłę naszego systemu immunologicznego. Silna odporność jest w stanie skuteczniej rozpoznawać i zwalczać wirusy, w tym wirus HPV, zanim zdążą one wywołać widoczne zmiany skórne. W przypadku osób z obniżoną odpornością, na przykład po przebytych chorobach, przyjmowaniu leków immunosupresyjnych, czy z chorobami przewlekłymi, ryzyko infekcji jest wyższe. W takich sytuacjach szczególna uwaga powinna być poświęcona działaniom profilaktycznym i wczesnemu reagowaniu na pojawiające się zmiany skórne. Warto również wspomnieć o szczepieniach przeciwko niektórym typom wirusa HPV, które chronią przed zakażeniem najbardziej onkogennymi szczepami, a także przed typami wywołującymi brodawki płciowe. Chociaż te szczepienia nie chronią przed wszystkimi typami wirusów powodujących kurzajki, stanowią ważny element profilaktyki w kontekście zdrowia ogólnego.
Kontrola stanu skóry i szybkie reagowanie na pojawiające się zmiany to również istotny element zapobiegania. Regularne oglądanie własnej skóry, zwłaszcza dłoni i stóp, pozwala na wczesne wykrycie potencjalnych brodawek. Im wcześniej zaczniemy leczenie, tym łatwiej i szybciej można się ich pozbyć, a także zminimalizować ryzyko ich rozprzestrzeniania. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie postępowanie. Pamiętajmy, że kurzajki, choć zazwyczaj niegroźne, mogą być uciążliwe i wpływać na komfort życia. Właściwa profilaktyka i świadomość zagrożeń to najlepsza droga do uniknięcia niechcianych infekcji.
Co to są kurzajki i jakie mogą być długoterminowe konsekwencje
Chociaż kurzajki są zazwyczaj łagodnymi zmianami skórnymi, które można skutecznie wyleczyć, w niektórych przypadkach mogą wiązać się z pewnymi długoterminowymi konsekwencjami, o których warto wiedzieć. W większości sytuacji, po skutecznym leczeniu, skóra wraca do normy, nie pozostawiając żadnych śladów. Jednakże, niewłaściwe leczenie, nawracające infekcje lub specyficzne lokalizacje zmian mogą prowadzić do pewnych komplikacji. Jest to szczególnie istotne w kontekście zdrowia psychicznego i fizycznego pacjentów.
Jedną z najczęstszych długoterminowych konsekwencji, zwłaszcza po agresywnych metodach leczenia, jest powstanie blizn. Metody takie jak elektrokoagulacja czy chirurgiczne wycięcie mogą pozostawić trwałe ślady na skórze, które w zależności od lokalizacji mogą być widoczne i stanowić problem estetyczny. Blizny po brodawkach na dłoniach czy twarzy mogą być szczególnie uciążliwe dla pacjentów. Również niektóre formy kriochirurgii, jeśli są wykonane nieprawidłowo lub zbyt agresywnie, mogą prowadzić do przebarwień lub odbarwień skóry, a w rzadkich przypadkach do powstania blizn zanikowych. Długotrwałe noszenie lub nadmierne drażnienie brodawki, szczególnie na stopach, może prowadzić do przewlekłego bólu i dyskomfortu podczas chodzenia. W przypadku brodawek podeszwowych, które rosną do wewnątrz, mogą one wrastać w głębsze warstwy skóry, powodując ból porównywalny z bólem przy chodzeniu po kamieniach.
Innym aspektem, który należy rozważyć, jest ryzyko nawrotów infekcji. Wirus HPV może pozostawać w organizmie w stanie uśpienia, nawet po skutecznym usunięciu widocznych zmian. Osłabienie odporności w przyszłości lub ponowny kontakt z wirusem może doprowadzić do pojawienia się nowych brodawek. Długotrwałe, nawracające infekcje mogą być szczególnie frustrujące dla pacjentów i wymagać konsekwentnego leczenia oraz stałego monitorowania stanu skóry. W rzadkich przypadkach, niektóre typy wirusa HPV, zwłaszcza te przenoszone drogą płciową, mogą mieć długoterminowe konsekwencje zdrowotne, takie jak zwiększone ryzyko rozwoju nowotworów. Chociaż kurzajki na dłoniach czy stopach zazwyczaj nie są związane z tym ryzykiem, niektóre typy wirusów brodawczaka ludzkiego mogą być powiązane z rozwojem raka szyjki macicy, odbytu czy gardła. Dlatego tak ważne jest odpowiednie rozpoznanie i leczenie wszelkich zmian wywołanych przez HPV, a także stosowanie profilaktyki, w tym szczepień przeciwko niektórym typom wirusa.
Warto również wspomnieć o wpływie kurzajek na samopoczucie psychiczne pacjentów. Zwłaszcza u dzieci i młodzieży, widoczne zmiany skórne mogą prowadzić do kompleksów, niskiej samooceny, a nawet wykluczenia społecznego. Strach przed zarażeniem innych lub byciem wyśmiewanym może powodować znaczny stres. Długotrwałe leczenie i niepowodzenia w usuwaniu brodawek mogą dodatkowo pogłębiać te problemy. Dlatego kompleksowe podejście do leczenia, uwzględniające nie tylko aspekty fizyczne, ale także psychiczne, jest niezwykle ważne. W niektórych przypadkach, wsparcie psychologiczne może być pomocne w radzeniu sobie z emocjonalnymi skutkami infekcji HPV. Pamiętajmy, że skuteczne leczenie i odpowiednia profilaktyka minimalizują ryzyko długoterminowych negatywnych konsekwencji, pozwalając cieszyć się zdrową i estetyczną skórą.