Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusa brodawczaka ludzkiego (HPV). Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a w rzadkich przypadkach mogą ewoluować w poważniejsze problemy zdrowotne. Zrozumienie, czym dokładnie są kurzajki, jak się pojawiają i jak je odróżnić od innych zmian skórnych, jest kluczowe dla skutecznego radzenia sobie z tym problemem. Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest bardzo rozpowszechniony i istnieje wiele jego typów. Niektóre z nich atakują skórę, prowadząc do charakterystycznego, grudkowego wzrostu, podczas gdy inne mogą wpływać na błony śluzowe. Zakażenie wirusem HPV często następuje poprzez bezpośredni kontakt skóra do skóry, a także przez pośredni kontakt z zakażonymi powierzchniami, takimi jak ręczniki, prysznice czy obuwie. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, co utrudnia zidentyfikowanie źródła zakażenia. Warto wiedzieć, że układ odpornościowy każdego człowieka reaguje inaczej na wirusa. U niektórych osób wirus może pozostać w organizmie w stanie uśpienia przez długi czas, nie powodując żadnych objawów, podczas gdy u innych może wywołać szybki rozwój brodawek. Czynniki takie jak osłabiona odporność, drobne urazy skóry czy wilgotne środowisko sprzyjają rozwojowi kurzajek. Dlatego też często pojawiają się one u dzieci i osób o obniżonej odporności. Skóra, która jest uszkodzona lub zmiękczona, jest bardziej podatna na wniknięcie wirusa.
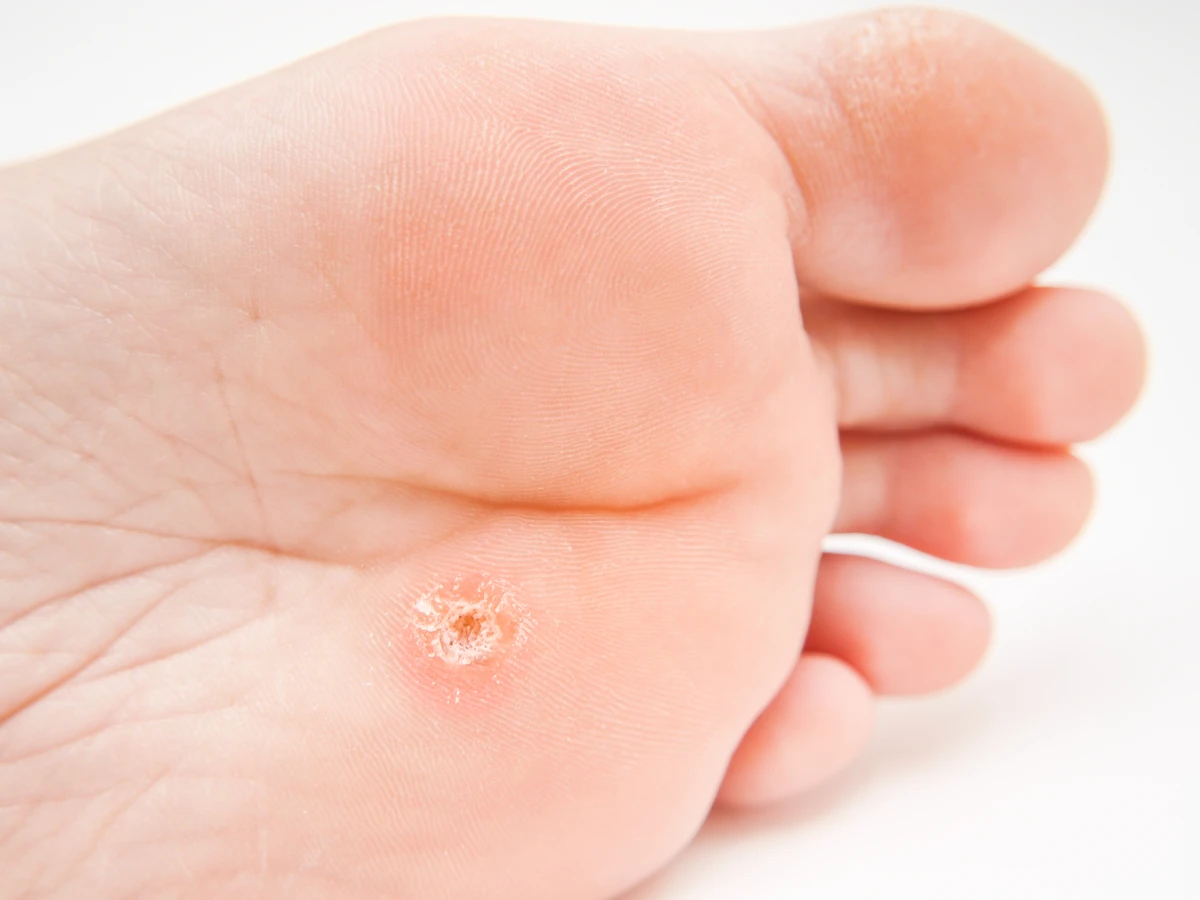
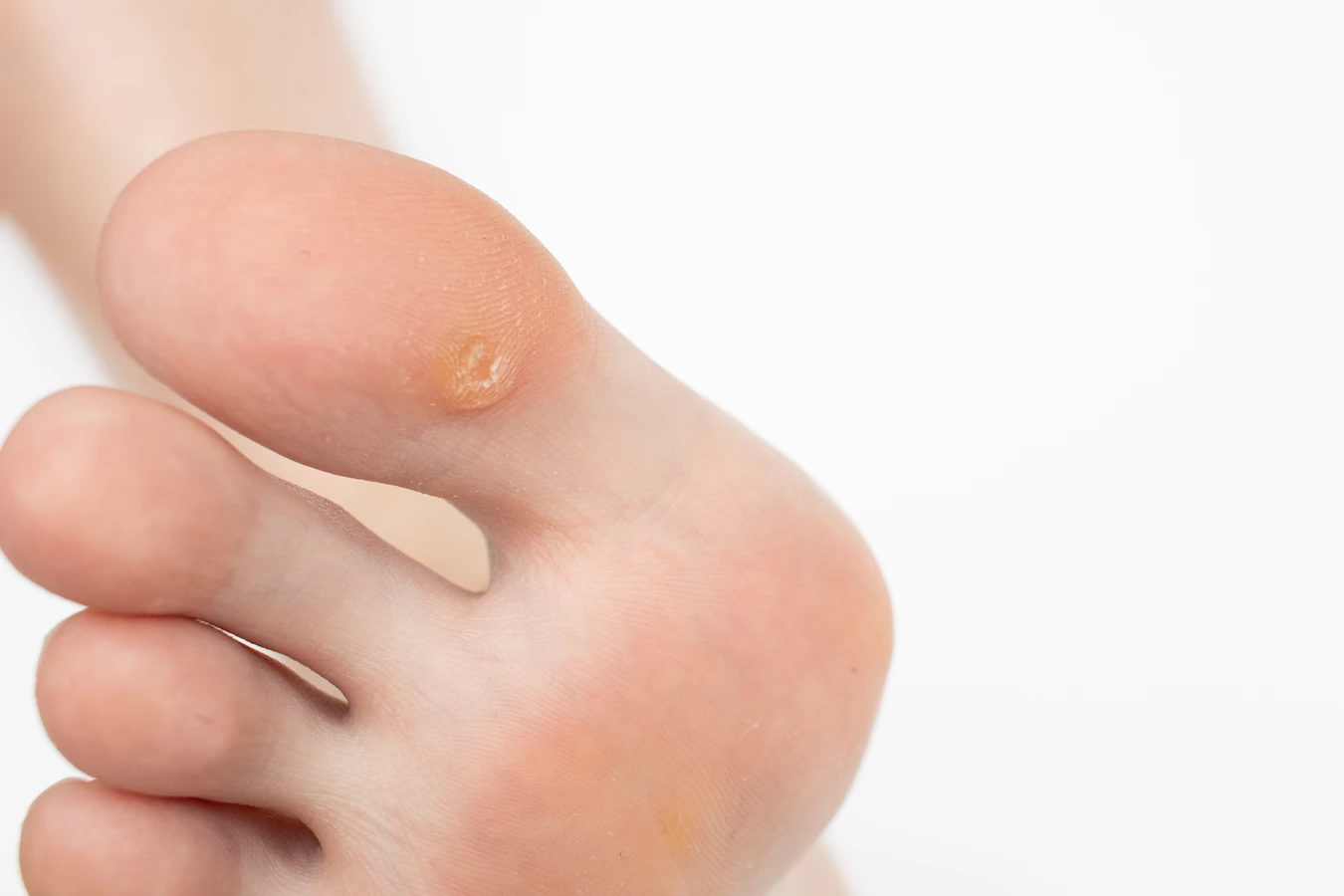
Rozpoznanie kurzajki zazwyczaj nie sprawia większych trudności, choć pewne podobieństwa do innych zmian skórnych mogą prowadzić do pomyłek. Charakterystyczny wygląd kurzajki to zazwyczaj twarda, ziarnista grudka o nieregularnej powierzchni. Kolor kurzajki może wahać się od cielistego, przez szary, aż po ciemnobrązowy. Często można zaobserwować drobne czarne punkciki wewnątrz kurzajki, które są w rzeczywistości zatkanymi naczynkami krwionośnymi. Lokalizacja kurzajek jest bardzo zróżnicowana – mogą pojawić się na dłoniach, palcach, stopach, łokciach, kolanach, a nawet na twarzy. Kurzajki na stopach, zwane kurzajkami podeszwowymi, mogą być szczególnie bolesne ze względu na nacisk wywierany podczas chodzenia. Te na dłoniach często przybierają formę pojedynczych grudek lub grupujących się zmian, tworząc tak zwane „mozaikowe” brodawki. Zrozumienie tych cech wizualnych jest pierwszym krokiem do prawidłowej diagnozy. Ważne jest, aby odróżnić kurzajki od znamion barwnikowych, grzybiczych infekcji skóry czy zmian nowotworowych, które mogą wymagać zupełnie innego podejścia terapeutycznego. W przypadku wątpliwości, konsultacja z lekarzem dermatologiem jest zawsze najlepszym rozwiązaniem, aby uzyskać pewną diagnozę i odpowiednie zalecenia.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i istnieje ponad 100 jego typów, z których około 60 może powodować zmiany skórne. Zakażenie następuje najczęściej poprzez bezpośredni kontakt z osobą zakażoną lub przez pośredni kontakt z przedmiotami, na których znajduje się wirus. Szczególnie narażone są miejsca takie jak baseny, siłownie, szatnie czy wspólne prysznice, gdzie panuje wilgotne środowisko sprzyjające przetrwaniu wirusa. Uszkodzenia skóry, nawet drobne skaleczenia, zadrapania czy otarcia, stanowią „wrota” dla wirusa, ułatwiając mu wniknięcie do organizmu. Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Układ odpornościowy większości osób jest w stanie skutecznie zwalczyć wirusa, zapobiegając rozwojowi brodawek. Jednakże, w przypadku osłabionej odporności, wirus może się uaktywnić i doprowadzić do powstania zmian skórnych. Czynniki, które mogą obniżać odporność, to między innymi przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych czy ogólne osłabienie organizmu.
Istnieje szereg czynników, które zwiększają ryzyko zakażenia wirusem HPV i rozwoju kurzajek. Jednym z nich jest wiek. Dzieci i młodzież, ze względu na rozwijający się jeszcze układ odpornościowy i większą skłonność do urazów skóry, są bardziej podatne na infekcje HPV. Kolejnym ważnym czynnikiem jest brak odpowiedniej higieny osobistej, zwłaszcza w miejscach publicznych. Niewystarczające mycie rąk po kontakcie z potencjalnie zakażonymi powierzchniami może prowadzić do przeniesienia wirusa. Osoby pracujące w zawodach wymagających długotrwałego kontaktu z wodą, na przykład pracownicy basenów czy personel sprzątający, również są bardziej narażone na infekcje, ponieważ wilgoć zmiękcza skórę i ułatwia wnikanie wirusa. Podobnie, osoby zmagające się z nadmierną potliwością dłoni i stóp tworzą dla wirusa idealne środowisko do rozwoju. Urazy skóry, takie jak skaleczenia, otarcia czy pęknięcia naskórka, otwierają drogę dla wirusa. Nawet drobne ranki, które łatwo przeoczyć, mogą stać się miejscem infekcji. Warto również zwrócić uwagę na fakt, że niektórzy ludzie są genetycznie predysponowani do łatwiejszego zapadania na infekcje wirusowe, w tym HPV.
- Bezpośredni kontakt z zakażoną skórą lub błonami śluzowymi.
- Pośredni kontakt z przedmiotami lub powierzchniami zanieczyszczonymi wirusem HPV (np. ręczniki, obuwie, narzędzia).
- Drobne urazy skóry, skaleczenia, otarcia, które stanowią wrota dla wirusa.
- Osłabiona odporność organizmu, spowodowana stresem, chorobami, niedoborami żywieniowymi lub lekami.
- Wilgotne środowisko, sprzyjające przetrwaniu i namnażaniu się wirusa (np. baseny, sauny, siłownie).
- Długotrwały kontakt skóry z wodą.
- Nadmierna potliwość dłoni i stóp.
- Wspólne korzystanie z przedmiotów higieny osobistej.
- Niewłaściwa higena stóp i dłoni.
- Dzieci i młodzież, ze względu na rozwijający się układ odpornościowy.
Gdzie najczęściej lokalizują się kurzajki i jak je odróżnić od innych zmian
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak pewne lokalizacje są bardziej typowe ze względu na sposób przenoszenia się wirusa HPV i podatność skóry. Najczęściej brodawki obserwuje się na dłoniach i palcach. Mogą przybierać postać pojedynczych, twardych grudek, często z szorstką, nierówną powierzchnią. Na dłoniach mogą tworzyć się również skupiska kurzajek, tworząc tak zwane brodawki mozaikowe. Kolejnym częstym miejscem są stopy. Kurzajki podeszwowe, ze względu na nacisk podczas chodzenia, często wrastają do wewnątrz i mogą być bardzo bolesne. Mają zazwyczaj twardą, zrogowowaciałą powierzchnię, a po zeskrobaniu naskórka mogą być widoczne drobne czarne punkciki, które są zatkanymi naczynkami krwionośnymi. Na łokciach i kolanach kurzajki mogą mieć bardziej płaski kształt i być mniej widoczne, ale nadal charakteryzują się szorstką powierzchnią. Rzadziej brodawki pojawiają się na twarzy, ale mogą być szczególnie uciążliwe ze względów estetycznych. Na twarzy często przyjmują postać drobnych, cielistych grudek. Ważne jest, aby pamiętać, że wirus HPV może atakować również błony śluzowe, prowadząc do powstawania kurzajek płciowych w okolicy narządów płciowych i odbytu, ale to odrębna kategoria zmian, wymagająca specyficznego podejścia.
Odpowiednie rozpoznanie kurzajki jest kluczowe, aby nie pomylić jej z innymi, potencjalnie groźniejszymi zmianami skórnymi. Jedną z najczęstszych pomyłek jest mylenie kurzajek ze znamionami barwnikowymi, czyli pieprzykami. Pieprzyki zazwyczaj mają bardziej regularny kształt, są symetryczne i mają jednolity kolor. Znamiona są obecne na skórze od urodzenia lub pojawiają się w ciągu życia, a ich rozwój jest zazwyczaj powolny. Kurzajki natomiast są wynikiem infekcji wirusowej i mają charakterystyczną, nierówną, ziarnistą powierzchnię. Kolejną zmianą, którą można pomylić z kurzajką, są zmiany grzybicze. Infekcje grzybicze skóry często towarzyszą swędzenie, zaczerwienienie i łuszczenie się naskórka, a ich wygląd może być bardzo zróżnicowany. Ważne jest, aby zwrócić uwagę na obecność czarnych punktów wewnątrz kurzajki – zazwyczaj nie występują one w zmianach grzybiczych ani w znamionach. W przypadku wątpliwości, szczególnie gdy zmiana szybko rośnie, zmienia kolor, krwawi lub jest bolesna, należy niezwłocznie skonsultować się z lekarzem dermatologiem. Tylko specjalista jest w stanie postawić trafną diagnozę i wykluczyć inne, poważniejsze schorzenia, takie jak brodawki łojotokowe czy nawet zmiany nowotworowe.
Różne rodzaje kurzajek i specyfika ich występowania
Świat kurzajek jest bardziej zróżnicowany, niż mogłoby się wydawać na pierwszy rzut oka. Różne typy wirusa HPV powodują różne rodzaje brodawek, które różnią się wyglądem, lokalizacją i często sposobem leczenia. Najbardziej powszechnym rodzajem są kurzajki zwykłe, czyli brodawki pospolite. Charakteryzują się twardą, ziarnistą powierzchnią i najczęściej pojawiają się na dłoniach, palcach i kolanach. Mogą być pojedyncze lub występować w grupach. Kolejnym typem są kurzajki podeszwowe, które lokalizują się na stopach. Ze względu na nacisk podczas chodzenia, wrastają one do skóry, tworząc bolesne zrogowacenia. Często są one mylone z odciskami, jednak charakterystyczne czarne punkciki wewnątrz (zatkane naczynia krwionośne) są kluczową wskazówką odróżniającą je od odcisków. Brodawki nitkowate to cienkie, wydłużone narośla, które zazwyczaj pojawiają się na twarzy, szyi, powiekach i wargach. Są one bardziej miękkie i mogą szybko się rozprzestrzeniać. Brodawki płaskie, znane również jako brodawki młodocianych, występują najczęściej u dzieci i młodzieży. Przybierają postać małych, gładkich, lekko wypukłych grudek, często w kolorze skóry lub lekko brązowym. Zazwyczaj pojawiają się na twarzy, rękach i nogach, i mogą tworzyć linie lub skupiska. Warto również wspomnieć o brodawkach mozaikowych, które są skupiskami wielu małych brodawek tworzących większą, często bolesną zmianę, najczęściej na stopach.
Każdy rodzaj kurzajki wymaga indywidualnego podejścia terapeutycznego, a skuteczność leczenia zależy od wielu czynników, w tym od rodzaju brodawki, jej lokalizacji, wielkości oraz stanu układu odpornościowego pacjenta. Brodawki zwykłe i podeszwowe często reagują na leczenie miejscowe, polegające na stosowaniu preparatów złuszczających z kwasem salicylowym lub mocznikiem. W aptekach dostępne są również specjalne plastry lub płyny do usuwania kurzajek. W przypadku trudniejszych do usunięcia zmian lub gdy leczenie domowe nie przynosi rezultatów, lekarz dermatolog może zastosować bardziej zaawansowane metody. Krioterapia, czyli zamrażanie brodawki ciekłym azotem, jest jedną z najczęściej stosowanych metod. Zabieg ten powoduje zniszczenie zainfekowanych komórek skóry. Inne metody obejmują elektrokoagulację (wypalanie prądem), laseroterapię (usuwanie brodawki za pomocą lasera) lub łyżeczkowanie (mechaniczne usunięcie zmiany). W niektórych przypadkach, zwłaszcza przy rozległych lub nawracających zmianach, lekarz może rozważyć leczenie ogólne, polegające na podaniu leków zwiększających odporność organizmu na wirusa HPV. Ważne jest, aby pamiętać, że kurzajki mogą nawracać, nawet po skutecznym leczeniu, dlatego kluczowe jest dbanie o higienę i wzmacnianie odporności. Samodzielne próby wycinania lub wyrywania kurzajek są zdecydowanie odradzane, ponieważ mogą prowadzić do powikłań, blizn i rozprzestrzenienia infekcji.
Opcje leczenia kurzajek dostępne dla pacjentów
Gdy kurzajka stanie się uciążliwa, bolesna lub po prostu niepożądana z estetycznego punktu widzenia, pojawia się pytanie o skuteczne metody leczenia. Na szczęście, istnieje wiele opcji terapeutycznych, które można zastosować, zarówno w warunkach domowych, jak i pod okiem specjalisty. Leczenie domowe kurzajek zazwyczaj opiera się na preparatach dostępnych bez recepty, które można nabyć w aptece. Do najpopularniejszych należą preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one keratolitycznie, czyli zmiękczają i złuszczają zrogowaciały naskórek, stopniowo usuwając brodawkę. Dostępne są w formie płynów, żeli, maści, a także specjalnych plastrów. Kluczem do sukcesu w leczeniu domowym jest regularność stosowania i cierpliwość, ponieważ proces ten może trwać od kilku tygodni do nawet kilku miesięcy. Należy pamiętać o precyzyjnym aplikowaniu preparatu tylko na obszar kurzajki, aby nie uszkodzić zdrowej skóry wokół niej. Inne domowe sposoby, choć mniej udokumentowane naukowo, obejmują stosowanie octu jabłkowego, czosnku czy soku z glistnika. Zawsze należy jednak zachować ostrożność i obserwować reakcję skóry.
Gdy domowe metody okazują się niewystarczające lub gdy kurzajka jest szczególnie uporczywa, bolesna lub szybko się rozrasta, konieczna jest konsultacja z lekarzem dermatologiem. Specjalista dysponuje szerszym wachlarzem metod terapeutycznych, które są często bardziej skuteczne i szybsze. Jedną z najczęściej stosowanych metod jest krioterapia, czyli zamrażanie kurzajki za pomocą ciekłego azotu. Zabieg ten powoduje zniszczenie komórek wirusowych i naskórka, prowadząc do powstania pęcherza, a następnie odpadnięcia brodawki. Krioterapia może wymagać kilku sesji. Inną skuteczną metodą jest elektrokoagulacja, polegająca na usunięciu brodawki za pomocą prądu elektrycznego. Jest to zabieg szybki i zazwyczaj skuteczny, choć może pozostawić niewielką bliznę. Laseroterapia to kolejna opcja, która pozwala na precyzyjne usunięcie kurzajki za pomocą wiązki lasera. Metoda ta jest często stosowana w przypadku trudnych do usunięcia lub nawracających brodawek. W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, szczególnie jeśli zmiana jest duża lub istnieje podejrzenie innych schorzeń. Warto również wspomnieć o możliwości zastosowania leczenia farmakologicznego, np. kremów z silniejszymi substancjami aktywnymi, które lekarz może przepisać na receptę, lub wstrzykiwania do brodawki substancji immunomodulujących. Wybór metody leczenia powinien być zawsze indywidualnie dopasowany do pacjenta, biorąc pod uwagę rodzaj kurzajki, jej lokalizację, wiek pacjenta oraz jego ogólny stan zdrowia.
Profilaktyka kurzajek jak unikać zakażenia wirusem HPV
Chociaż całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacznie zmniejszyć szansę na rozwinięcie się kurzajek. Podstawą jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych, gdzie wirus może przetrwać na różnych powierzchniach. Po powrocie do domu, a także po każdym potencjalnym kontakcie z wirusem, należy dokładnie umyć ręce wodą z mydłem. W miejscach narażonych na obecność wirusa, takich jak baseny, siłownie, sauny czy wspólne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z zakażonym podłożem. Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, z innymi osobami, ponieważ mogą one przenosić wirusa. Staraj się nie dotykać istniejących kurzajek, ani swoich, ani cudzych, a po kontakcie z brodawką zawsze umyj ręce. Jeśli masz tendencję do nadmiernej potliwości dłoni i stóp, regularnie używaj antyperspirantów lub pudrów, aby utrzymać skórę suchą, co utrudnia wirusowi przetrwanie i namnażanie.
Wzmacnianie układu odpornościowego jest kluczowym elementem profilaktyki nie tylko kurzajek, ale i wielu innych infekcji. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to filary silnej odporności. Witamina C, cynk i inne antyoksydanty odgrywają ważną rolę w funkcjonowaniu układu immunologicznego. Dbaj o skórę, unikając jej uszkodzeń. Drobne skaleczenia, otarcia czy pęknięcia naskórka mogą stać się bramą dla wirusa. Jeśli zauważysz jakiekolwiek uszkodzenie skóry, zadbaj o jego szybkie i prawidłowe opatrywanie. W przypadku dzieci, które są szczególnie narażone na kurzajki ze względu na ich naturalną ciekawość i skłonność do eksploracji świata poprzez dotyk, edukacja na temat higieny i unikania kontaktu z nieznanymi zmianami skórnymi jest bardzo ważna. Choć nie ma szczepionki przeciwko wszystkim typom wirusa HPV powodującym kurzajki skórne, istnieją szczepionki przeciwko niektórym typom wirusa HPV, które są zalecane do ochrony przed niektórymi nowotworami i brodawkami płciowymi. Warto skonsultować się z lekarzem w tej sprawie. Pamiętaj, że szybka reakcja na pojawienie się pierwszych zmian skórnych i odpowiednie leczenie mogą zapobiec ich rozprzestrzenianiu się i nawrotom.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż większość kurzajek można leczyć domowymi sposobami lub po konsultacji z farmaceutą, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Po pierwsze, jeśli nie masz pewności, czy zmiana skórna, którą zaobserwowałeś, to na pewno kurzajka. Objawy kurzajek mogą być podobne do innych, bardziej poważnych schorzeń, takich jak znamiona barwnikowe, infekcje grzybicze, czy nawet zmiany nowotworowe. W przypadku jakichkolwiek wątpliwości, lekarz będzie w stanie postawić trafną diagnozę i wykluczyć inne potencjalne problemy. Szczególną uwagę należy zwrócić na zmiany, które szybko rosną, zmieniają kolor, kształt, krwawią, swędzą lub są bardzo bolesne. Takie symptomy mogą świadczyć o czymś więcej niż tylko zwykłej brodawce. Kolejnym ważnym wskazaniem do wizyty u lekarza jest brak poprawy po kilku tygodniach lub miesiącach stosowania domowych metod leczenia. Jeśli preparaty dostępne bez recepty nie przynoszą rezultatów, a kurzajka nadal jest obecna, specjalista może zaproponować bardziej skuteczne terapie. Dotyczy to zwłaszcza kurzajek, które są duże, liczne lub zlokalizowane w miejscach, gdzie trudno je leczyć samodzielnie, na przykład na twarzy lub w okolicy paznokci.
Istnieją również specyficzne lokalizacje kurzajek, które wymagają interwencji lekarskiej. Brodawki zlokalizowane na twarzy, zwłaszcza w okolicy oczu czy ust, mogą stanowić problem estetyczny i wymagać profesjonalnego usuwania, aby uniknąć blizn. Kurzajki na stopach, czyli brodawki podeszwowe, często są bardzo bolesne i mogą utrudniać chodzenie. W takich przypadkach lekarz może zastosować metody, które szybciej przyniosą ulgę. Jeśli kurzajki pojawiają się w okolicach narządów płciowych lub odbytu, jest to wskazanie do natychmiastowej konsultacji z lekarzem, ponieważ mogą to być brodawki płciowe, które wymagają innego podejścia terapeutycznego i mogą mieć konsekwencje zdrowotne. Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach, osoby zakażone wirusem HIV lub osoby przyjmujące leki immunosupresyjne, powinny być pod stałą opieką lekarza w przypadku pojawienia się kurzajek. U tych pacjentów brodawki mogą być bardziej rozległe i trudniejsze do leczenia, a także mogą wymagać szczególnej uwagi ze względu na potencjalne ryzyko powikłań. Wreszcie, jeśli kurzajki nawracają pomimo zastosowanego leczenia, warto skonsultować się z lekarzem, aby zidentyfikować przyczynę nawrotów i wdrożyć odpowiednią strategię terapeutyczną.